1. 引言
COVID-19在中国和世界各地传播,目前是全球大流行 [1] 。病毒通过呼吸道、空气和与感染患者密切接触,而无症状个体是感染传播的主要来源 [2] ,COVID-19的诊断依赖于PCR或基因测序的新冠病毒基因组的识别 [3] 。COVID-19在全球肆虐之际髋部骨折总体发病率较同期有所下降,可能归因于由于封锁而缺乏活动,乘坐交通工具发生交通事故或外出活动造成的骨折发生率已经下降,但女性老年髋部骨折患者的患病率明显升高 [4] 。分析主要原因可能由于骨密度(Bone mineral density, BMD)显著降低和跌倒风险率增加相关。BMD降低可分为不可抗拒因素,包括BMD降低/骨质疏松症的遗传易感性,年龄较大,女性,骨质疏松症/骨折的家族史和低身材。可控制因素中,包括减少阳光照射,炎症性疾病,使用某些药物(例如可的松,利尿剂),饮食失调(尤其是神经性厌食症)和低体重指数(BMI)。而老年女性由于自身身体机能变化绝经后雌激素显著降低,影响了转录因子活性进而干扰了骨细胞、成骨细胞、破骨细胞正常代谢,故老年女性更容易发生髋部骨折。
1992年,国际骨质疏松基金会(International osteoporosis foundation, IOF)认为,全球18%的女性和6%的男性 [5] 中出现了全球髋部骨折。世界上大约30%的髋关节骨折在中国发生,这使得成为公共卫生的问题 [5] 。最后,髋关节骨折受到了几种负面影响。在髋部骨折后存活的最初住院治疗的永久性残疾从32%到80% [5] 不等。对残疾的影响是惊人的:在骨折后的一年,约40%的病人仍然无法独立行走,约60%的人在日常生活中有至少一项基本的活动是困难的,80%的人在日常生活的活动中受到限制,比如开车和购物 [5] 。最近的研究表明,经历髋关节破裂的人会伴随较高的精神疾病的发生率,比如抑郁,从而更高地使用抗抑郁类药物 [5] 。此外,髋部骨折似乎独立增加心血管疾病的风险 [5] 。最后,髋关节骨折似乎与更高的社会隔离率有关 [5] 。髋部骨折是一种常见的,经常导致残疾和死亡的疾病,其有较高的死亡率与致残率。
然而,除了大流行期间潜在的资源短缺外 [6] ,髋部骨折患者是一个非常脆弱的群体,有多种共病 [7] ,其中之一,因无法行走而感染呼吸道感染 [8] 。事实上,有几项研究报告,新冠肺炎感染合并髋部骨折的患者,其出现严重并发症概率和死亡率都有所增加 [9] 。本研究通过对近2年国内、外关于疫情下髋关节骨折治疗相关文献进行研究分析与总结,为新冠患者合并髋关节骨折或疫情下对于老年髋部骨折在防疫下的弹性操作、麻醉共识,计划外科手术或延迟手术等方面提供经验总结,为疫情期间老年髋部骨折患者得到有效、个性化的救治,提供可借鉴的参考。图1、图2生动还原COVID-19复制转录周期以及防疫基因测序流程图。
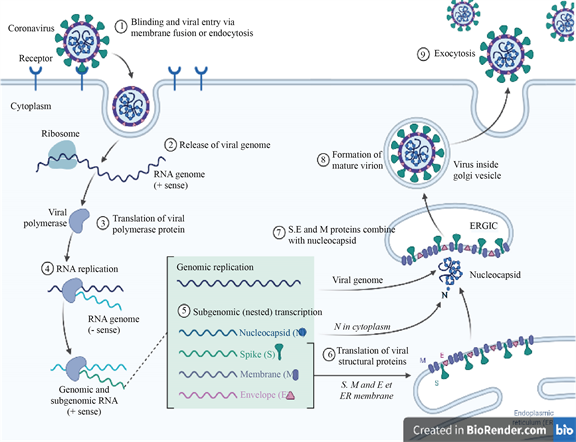
Figure 1. Coronavirus replication cycle description, created in BioRender.com
图1. 冠状病毒复制周期

Figure 2. Novel SARS-CoV-2 (COVID-19), key differences between the main testing methods (PCR and serologic testing)
图2. 新型SARS-CoV-2 (COVID-19),主要检测方法(PCR和血清学检测)之间的主要区别(Created in BioRender.com)
2. 严格按照国家疫情防疫诊疗方案
规范管理:依据国家卫生部门制定的《最版新型冠状病毒肺炎诊疗方案》以及根据各院实际情况拟定《疫情期间急危重症患者收治流程》优化流程:建立防疫下急诊创伤病人特殊收治通道,多学科协作,目的防止院内感染、力争缩短老年髋部骨折患者救治时间,具体优化内容如下:
1) 优化急诊检查项目:化繁就简、减少不必要检查、相关必要血液、体液检验及影像学检查,尽量一次做完,管床医生做好检查前各科室沟通,避免患者反复搬运或等待过程引起痛苦以及相关风险。
2) 优化住院前的评估和治疗:进行确切的流行病学调查和组织院内新冠肺炎专家组进行会诊,会诊结束会后并完成术前评估疾病状态,术前预防性使用药物和术前准备输血等。
3) 入骨科后处理:应立即建立多学科合作,主管医生和麻醉师应根据病情特点、查体和相关检查进行全面评估,避免重复会诊。
4) 优化和加速康复训练:在快速康复理念的指导下、整个过程由一个专业的骨科医生、护士和康复医生进行加速康复锻炼、包括管道、疼痛、饮食和康复管理,为了降低延迟或暂停手术的风险。据美国相关指南报道 [10] 发现、早期干预的麻醉师、应对刚进入医疗服务的老年髋部骨折患者进行早期评估、并提出确切的指导意见,以髋关节骨折合并肺部感染为例,对于优先手术治疗髋部骨折或先进行治疗肺部感染次序问题,可能在各自专业领域存在分歧、但鉴于老年髋骨折的特殊性、患者多以疼痛、活动受限、难以护理为主要特点,这不仅增加治疗肺部感染难度系数、还可导致一系列并发症出现、因此非必要时勿轻易推迟手术时间 [11] 。
3. 麻醉方面在应对老年髋部骨折建议分歧
国际脆弱性骨折组织,对于老年髋部骨折麻醉方面的联合声明 [12] :
1) 麻醉作为髋关节骨折患者多学科护理的重要一环。髋关节手术麻醉要求在经验丰富的麻醉科医生配合下进行。
2) 麻醉师应在髋部骨折36小时内协助手术。
3) 在每家医院,应根据协定的标准进行麻醉,使用适当年龄的药物剂量,以促进患者的早期活动再激活和康复等。
4) 麻醉医师要主动参与围手术期髋关节骨折患规范化临床数据收集。要特别关注收集的术后前5 d数据资料。工作组建议, [12] 其他麻醉师协会的老年人围手术期护理指南、骨水泥植入手术并发症状和痴呆症指南适用于髋部骨折患者的围手术期护理。在COVID-19大流行期间,其成员组,参加制定了关于重大脆性骨折和髋关节骨折(包括假体周围骨折)患者围手术期护理的指南(英格兰/威尔士指南)。工作组提议依据国际性的相关共识指南 [13] ,对需要进行髋部手术的患者,在麻醉管理方面应具备高标准化 [14] 。与既往相关建议相比,这些共识包含了许多有争议的领域(在患者管理方面),并附上了相关具体建议。尤其是关于贫、抗凝、心脏病瓣膜病以及麻醉形式的推荐。
有研究者认为麻醉标准化进程缓慢,究其原因之一,尚且缺乏改变新实践理论依据。近年来,绝大部分关于髋关节骨折的麻醉方式研究,主要停留在全身麻醉与区域阻滞麻醉之间,何种麻醉方式在髋部骨折术后能取得满意结果 [15] [16] [17] ,就目前研究结果来看,尚不能解决这一问题,阳性结果与大规模观察研究 [18] [19] 和混合荟萃分析 [20] 不一致。工作组认为麻醉类型之间所致的结局差异较小,与髋部骨折的创伤、手术操作、相关护理的病人因素(年龄、认知失调等)所引起的转归影响比较而言。究其原因或是麻醉形式之间无实质的差别,或者是如髋部骨折术后的观察指标(死亡率、返回居住地等)定义上的多样性与时间上的不连续性,无法简单归因于1~2个麻醉因素。
然而这并不是认为在患者髋部骨折的病程中,麻醉作用所占权重不大,而是,工作组认为,精细的麻醉操作过程或许比选择哪一种麻醉形式更为关键。来自ASAP-1和ASAP-2 (麻醉冲刺实践审计)研究发现,髋关节骨折手术中所关注的几个麻醉问题,与患者预后结局的差异性相关联。例如,术中低血压是常见的 [18] ,但却与该骨折术后5~30 d的亡率显著增加呈负相关 [19] 。该结论与普外科手术 [21] 中研究发现的低血压与死亡之间存在某种关联性的结论一致,分析原因可能与低血压会导致严重的器官灌注不足和缺血的术后并发症,包括谵妄、心律失常和急性肾损伤、甚至引起多器官功能衰竭等相关。
4. 流行时期髋部骨折手术的适应征
中国医疗保健国际交流促进会及骨盆髋臼损伤等权威会员联合等制定了COVID-19疫情期间骨盆、髋臼骨折的治疗专家共识 [22] 。这一共识提出了,急诊手术治疗骨盆骨折、髋臼等骨折的手术治疗适应征。在疫情期之下,关于开展骨盆、髋臼等骨折的院前急救、手术策略等,此工作量巨大也异常艰巨。为此,上述专家学者提出相关共识包括:
1) 合并有血液循环不稳定的骨盆、髋臼骨折;
2) 合并有尿道、小肠损伤,合并脑血管意外损伤等重要器官的严重损伤;
3) Gustilio Anderson II~III型开放性骨盆、髋臼骨折;
4) 难复性髋关节脱位;
5) COVID-19轻型、普通型。COVID-19重型为相对禁忌证,COVID-19危重型绝对禁忌证。前两型患者,在一般情况可以并经评估能耐受手术情况下,分别有骨科团队与新冠专家组成员共同评估、考虑是否行手术治疗;对于重型和危重型新冠感染患者,优先抢救患者生命,原则上行推迟行择期手术,即使患者病情好转、生命体征较平稳,术前仍需要仔细谨慎的评估。
5. 对于COVID-19感染合并髋部骨折需要行急诊手术或延迟手术讨论
新冠疫情下老年髋部骨折国内通常按限期手术处理,急诊手术仅适用于合并髋关节脱位且无法手法复位者,或合并开放性创伤需急诊清创者,或合并重要神经、血管损伤需手术挽救生命者,或严重影响肢体功能愈后者以上四种情况,应全面考虑,尽量优化手术治疗,比如手术切口大小、手术入路选择符合微创理念,缩短手术时间、简化内固定方式以及减少术中摄片次数等 [23] 。
但据相关指南准则推荐手术矫正髋关节骨折,在骨折后48小时内行手术,(英国推荐小于36小时)。工作组建议,在髋部骨折后与行手术之间的时间限制为36小时。2020年2月报道的国际HIPATTACK(髋部骨折加速手术治疗和护理轨道) RCT [24] 。其研究发现,加快手术进程(诊断后6小时内),并未降低死亡率或非致命性并发症的发生(血栓栓塞、急性脑中风、败血症或其他危及生命的心脑血管意外疾病等),90天在加速手术不会伤害患者,加速手术显著降低了术后谵妄的发生率和住院时间,并提高了术后动员。工作组认为这些数据令人放心且对患者具有临床意义。
但承认加速手术的资源影响需要在推荐采用当前方案之前进行计算。在通常情况下,与不活动和疼痛相关所致延迟手术产生不良后果,其程度远大于将异常检测指标校正为特定值所产生的后果。工作组认为,36小时(或更短)为麻醉师主动参与纠正手术中所遇到的突发情况提供了足够的时间,而不是在手术当天取消手术。
推迟手术治疗 [25] ,甚至建议更改髋部骨折内固定方式或选择非手术治疗。尤其是已知推迟手术会影响髋部骨折患者的生存预期:一项包括2,57,367名髋部骨折患者的荟萃分析发现,若手术延迟超过48小时,则30天死亡率会增加41% [25] 。考虑到髋部骨折患者合并感染COVID-19额外发病率,延迟手术治疗带来的风险可能会更大,因此在这些患者中避免非必要的手术延迟显得格外重要。然而COVID-19疫情在全球范围内造成了一种独特的医疗形势,使得选择性手术不得不推迟。据Mi B, Chen L [26] 等通过研究也得出,髋部骨折患者延迟手术治疗优于非手术治疗 [26] 。随着COVID-19在中国得到控制,外科医生现在重视推迟髋部手术所带来的额外风险。
Muñoz Vives等人通过对收集的相关数据研究发现:有呼吸道症状的患者接受了COVID-19检测。检测结果为阴性的患者组的14天死亡率达10.3%,然而未检测组的死亡率仅为2.7%。部分有症状但检验结果为阴性的患者有可能被一些研究机构(例如,Egol KA等人)认为是“疑似”。由于死亡率的显著差异,当将疑似组患者被添加到确诊组时,COVID-19患者中测得的部分超额死亡率可能与非特异性呼吸道症状有关。虽然在流行期间应严格控制手术次数,并根据手术适应症计划手术时间 [26] 。
但鉴于COVID-19感染合并髋部骨折高并发症极高、高死亡率及延期手术带给患者高风险率。我们确实应该重视疫情下髋部骨折的治疗,尤其对于高度疑似或确诊的COVID-19患者需要紧急手术,或者无法在时间范围内进行筛查,在有负压持续支持的手术间行手术,手术相关人员应严格遵流程做好防护。此外,在筛查之前,患者应被隔离在单独的隔离病房中。应通过评估体温、呼吸道症状、血常规和胸部CT对没有危及生命状况的患者进行分类和筛查。对发热伴有呼吸道症状、或无呼吸道症状但曾经有密切接触史、双侧肺部病变、血常规有发生疑似改变,或双肺CT符合COVID-19肺部感染征象的患者应立即转诊只发热门诊咨询。疑似COVID-19感染的患者应暂时入住创伤外科隔离病房,如果咽拭子样本PCR确诊阳性,则应转至指定医院 [27] 。经充分病情评估新冠合并髋部骨折确实需行手术治疗者。
应遵循常规手术程序,对于怀疑或确诊COVID-19患者,术前应制定精细、个性化的手术方案,手术室的人员和设备/用品应是最小化。若术中需要摄X线片,相关人员应穿戴防护服。危重患者需要在专科团队协助下提供必要的生命支持,尽可能降低相关并发症的发生。
注意防范手术过程中电刀所产生的气溶胶,相关仪器应在低功率状态下使用,术中标本的处理按防疫要求进行操作,包括封存、标记、核对等。手术由经验丰富的骨科医生完成,尽量减少手术时间,术区出血量以及减少术中摄片次数,术中应减少冲洗,以避免患者体液溢出,并应注意避免尖锐器械造成意外伤害。术中或术后,应严格按防疫要求处置术中或术后废弃物品,如患者体液、分泌物或血液或被污染的物品等。
6. 讨论
本研究通对疫情大流行下或常态化防护阶段针对老年髋部骨折治疗的部分权威文献进行比较分析,包括麻醉医师对该手术达成的共识,髋部骨折行手术治疗指南专家共识,新冠患者合并髋部骨折行手术治疗的具体要求,术中术后注意事项以及延迟手术和非手术治疗,对髋关节骨折患者的疗效进行了分析讨论,并分析了其分歧观点。
结果显示,虽然延迟手术不是最佳选择,但肺部感染的发生率降低,手术延迟时间越长,发生不良结果和并发症的风险越高。据相关研究报道 [26] 延迟手术组肺部感染发生率为13%,非手术治疗组肺部感染发生率为27%。术后随访3个月,手术组肺部感染比例上升至15%,非手术治疗组肺部感染比例上升至47%,这可能由于术后骨折得以稳定、复位、疼痛减少,不负重活动幅度及频率发生变化,患者也可有部分自主体位,以及由疼痛引起的焦虑、失眠得以缓解,这一系列的变化使得多个器管乃至多个系统都获益,这些都是可以找到生理学或循证医学的依据。
大多数髋部骨折患者是伴有肺功能障碍的老年人,这意味着躺在床上更容易发生肺部感染。据报道,高达6%的患者在非手术治疗或延迟手术期间发生肺部感染。因此,建议及时手术修复髋关节骨折。也有荟萃分析指出,髋关骨折并围手术期感染COVID-19的死亡率显著增高。其研究结论与LimMA等人的meta分析结果基本一致,研究发现其相对风险增加了7.45 [28] 。在疫情期间,是否采取手术干预可能对髋部骨折并感染新冠患者的死亡率产生了关联影响,然而,在某些情况下,推迟手术治疗时机 [25] ,改变原有的手术方式,甚至被建议行非手术治疗。值得注意的是,延迟手术对于髋部骨折患者生存结局的影响:一项达2,57,367名髋关节骨折病人的荟萃分析研究发现,若手术延迟超过48小时 [25] ,其1个月内的死亡率可激增至41%。顾及到患COVID-19的髋关节骨折患者的额外并发症,延迟或非手术治疗对于患者生存率以及愈后影响深远,故,非迫不得已不要延迟髋部骨折患者的手术。
总之,由于各种因素,很难保证所有患者都能及时接受手术。新冠肺炎疫情影响了正常医疗活动,然而,强制筛查已经推迟了手术干预超过48小时。但骨科应优先筛查急诊患者,最大限度地降低其他患者和医务人员感染的风险。髋部骨折在本次流行期间非常普遍。然而,当选择性手术必须推迟时,髋部骨折患者更有可能从延迟手术中获益,而不是非手术治疗。与非手术治疗相比,延迟手术出现主要并发症的可能性较低,患者获益较更多。
NOTES
*通讯作者。