1. 背景
急性阑尾炎是是常见的一种外科急症,全球每年每10万成年人中有96.5至100人患有急性阑尾炎,其终生风险约为8%,发病高峰期为20至40岁 [1] [2] [3]。急性阑尾炎通常按照其严重程度分为复杂性和非复杂性阑尾炎,其诊断主要依靠病史、临床表现和外科医师的临床经验,而阑尾切除术仍然是急性阑尾炎的一线治疗方法 [2] [4]。如果不及时手术切除,可能会导致穿孔、脓毒症、腹腔内粘连、伤口感染、不孕以及慢性疼痛等,影响患者的长期生存质量 [5]。
尽管手术是急性阑尾炎的标准治疗方法,但其诊断仍然是一个挑战,影像学检查能够显著提高急性阑尾炎诊断的准确性,但由于所涉及的资源和辐射暴露,仍然存在争议,因此,一个快捷简便的预测评分模型可能会很好的指导临床工作。世界急诊外科协会推荐Alvarado、阑尾炎炎性反应评分(The Appendicitis Inflammatory Response Score, AIR)、RIPASA评分(Raja Isteri Pengiran Anak Saleha Appendicitis Score, RIPASA)和成人阑尾炎评分(Adult Appendicitis Score, AAS)模型对于急性阑尾炎患者风险分层具有一定价值 [4],其中改良Alvarado评分系统是西方人群中最常用的一种 [6] [7]。而2010年开发的RIPASA评分系统是为亚洲人群开发的系统,并且已在东方和西方人群中进行了广泛研究 [7] [8]。但目前仍缺乏适合我国成人急性阑尾炎诊断评分的研究。
尽管已有多种急性阑尾炎的预测模型,但缺乏高质量证据推荐最佳模型及相关阈值,因此很少有外科医生常规使用风险评分系统来进行诊断及治疗。本研究旨在比较不同评分模型对中国成人急性阑尾炎预测价值,探讨不同评分模型对成人急性阑尾炎患者是否需要行阑尾切除术的性能,寻找适合我国急性阑尾炎患者的诊断及分层评分,为实现早期诊断,早期治疗,降低急性阑尾炎并发症的发生率做出贡献。
2. 研究方法
2.1. 资料与方法
本研究回顾性收集青岛大学附属医院2019年6月1日至2020年12月31日所有住院且临床怀疑为急性阑尾炎并行急症阑尾切除术的患者。
2.2. 纳入标准
1) 年龄 ≥ 18岁,≤80岁。
2) 因临床诊断急性阑尾炎行阑尾切除术(包括开腹或腹腔镜手术)且术后病理证实是阑尾炎的患者。
2.3. 排除标准
1) 年龄 < 18岁,>80岁;
2) 阑尾相关疾病:包括慢性阑尾炎、阑尾周围脓肿、阑尾黏液囊肿或阑尾黏液性肿瘤、阑尾神经内分泌肿瘤或阑尾癌、妊娠期阑尾炎;
3) 合并其他疾病:包括合并有获得性免疫缺陷综合征、严重血液系统疾病、自身免疫性疾病、炎症性肠病以及进展期癌症;
4) 其他:同期实施其他手术或参与其他临床研究可能会影响本研究结果;
5) 临床资料不全的予以排除。
2.4. 资料信息
通过青岛大学附属医院医疗科研平台收集符合纳入排除标准的所有入组患者的主诉、体格检查、实验室检查及手术病理结果。包括性别、年龄、体温;症状及体征:右下腹腹痛、转移性右下腹痛、纳差、恶心、呕吐、症状持续时间、腹水,右下腹压痛、反跳痛、肌紧张、Rovsing’s sign、尿检阴性;实验室检查:白细胞、中性粒细胞百分比、C-反应蛋白(C-reaction protein, CRP);阑尾切除标本的组织病理学检查结果用于最终诊断。计算每位患者的改良Alvarado、AIR、RIPASA、AAS评分。
2.5. 研究方法
本研究共纳入拟诊断急性阑尾炎病人共396例,符合纳入排除标准共计239例。根据组织病理学证实为急性阑尾炎的患者分为单纯性阑尾炎和复杂性阑尾炎(化脓性阑尾炎、坏疽穿孔性阑尾炎)。
2.6. 统计学方法
应用SPSS 27.0进行数据分析,对于定性资料以百分比描述,定量资料符合正态分布以均数±标准差表示,不服从正态分布的定性资料,则以中位数(四分位数间距)描述。两组间比较时,定性资料采用c2检验,不符合正态分布的定量资料采用Mann-Whitney U检验,否则采用t检验,以P < 0.05表示差异具有统计学意义。三组间比较,对于定性资料采用卡方检验进行比较,对于定量资料采用非参数检验的Kruskal-Wallis H检验进行比较。三组间,分布不同的变量进一步进行两两比较,采用的是基于完全随机设计的多个样本间的多重比较。三组间比较以P < 0.05表示差异具有统计学意义,三组间成对比较则以校正后的显著性表示差异具有统计学意义。受试者工作特征(the receiver operating curve, ROC)曲线表示改良Alvarado评分,AIR评分,RIPASA评分,AAS评分等指标对阑尾炎分型诊断的敏感性、特异性,曲线下面积(Area Under the Curve, AUC)评估各评分模型的对急性阑尾炎严重程度的辨别能力。图片曲线使用Graphpad Prism 8绘制。
3. 结果
3.1. 研究患者的基线特征
本研究共纳入临床诊断阑尾炎的396名患者,127名患者根据排除标准排除在外(图1)。表1描述了研究患者的基线特征,其中男性患者(156例,58%)发病率较高,女性113例(42%),平均年龄约38岁,平均白细胞计数为12.2 (9.5~14.6)*109/L,平均CRP为18.2 (1.0~55.8) mg/L。阑尾炎的类型以复杂性阑尾炎(219例,81.4%)较为多见。各评分系统得分中位数如下:改良Alvarado得分7分、AIR评分5分、RIPASA评分7分和AAS评分16分。评分表见附录。

Table 1. Baseline characteristics of patients were studied
表1. 研究患者的基线特征
a数据采用样本量(百分比)表示;b数据采用中位数(四分位数间距)描述。

Figure 1. Flowchart of the inclusion of patients with acute appendicitis
图1. 急性阑尾炎患者纳入流程图
3.2. 各评分对不同类型急性阑尾炎的性能估计
复杂性阑尾炎症状体征较单纯性阑尾炎更为显著,如反跳痛(P = 0.034)腹肌紧张(P = 0.009)、转移性腹痛(P = 0.031)、恶心呕吐(P = 0.035)、症状持续时间(P = 0.014)、白细胞(P = 0.049)、CRP (P < 0.001)、中性粒细胞百分比(P < 0.001)。各评分系统对复杂性阑尾炎的评分中位数如下:改良Alvarado评分7 (6~8)、AIR评分6 (5~7)、RIPASA评分7.5 (6~9)和AAS评分17 (14~20) (表2)。


Table 2. Baseline features of patients with simple appendicitis and complicated appendicitis
表2. 单纯性阑尾炎与复杂性阑尾炎患者的基线特征
a采用χ2检验进行比较;b采用Mann-Whitney U检验进行比较;*表示P < 0.05;**表示P < 0.01。

Table 3. Efficacy of each group scoring system for predicting complex appendicitis
表3. 各组评分系统预测复杂性阑尾炎的效能
采用Mann-Whitney U检验进行比较。
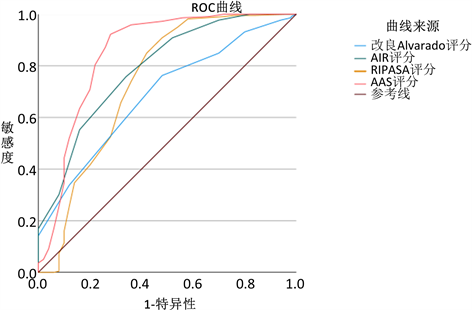
Figure 2. ROC curves for each group scoring system to predict complex appendicitis
图2. 各组评分系统预测复杂性阑尾炎的ROC曲线
因此,进一步ROC曲线分析(表3,图2),可见改良Alvarado评分、AIR评分、RIPASA评分、AAS评分在评估复杂性AA时AUC分别为0.686,0.789,0.736,0.849。改良Alvarado评分、AIR评分、RIPASA评分及AAS评分评估复杂性AA的敏感性为76.3%、75.8%、84.9%和92.2%,特异性为52%、66%、58%和72%。最佳截断值为5.5、4.5、5.75和11.5。由此可见改良Alvarado评分、AIR评分及AAS评分对复杂性阑尾炎诊断分层具有显著价值,而AIR对复杂性阑尾炎评价效能最佳。

Table 4. Baseline features of patients with non-gangrene/perforated appendicitis and gangrene/perforated appendicitis
表4. 非坏疽/穿孔性阑尾炎与坏疽/穿孔性阑尾炎患者的基线特征
a采用χ2检验进行比较;b采用Mann-Whitney U检验进行比较。

Table 5. Scoring systems for each group predicted efficacy of gangrene/perforated appendicitis
表5. 各组评分系统预测坏疽/穿孔性阑尾炎的效能
坏疽/穿孔性阑尾炎与非坏疽/穿孔性阑尾炎相比较(表4),CRP (P < 0.001)、中性粒细胞百分比(P=0.023)似乎是有意义的。改良Alvarado (P = 0.001)、AIR (P = 0.005)、AAS (P = 0.009)对阑尾是否坏疽穿孔具有巨大意义,尤其是改良Alvarado评分。
因此,行ROC曲线(表5,图3)发现,改良Alvarado评分、AIR评分具有相对较大的曲线下面积(0.635; 0.613),更高的敏感性(71.2%; 63.5%)和特异性(50.3%; 52%),综上,改良Alvarado评分和AIR评分在预测坏疽/穿孔性阑尾炎方面具有相对较高的性能。
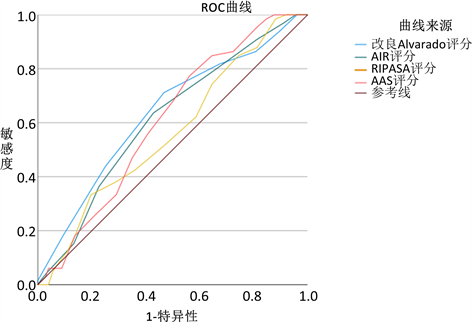
Figure 3. The scoring system for each group predicts the ROC curve of gangrene/perforated appendicitis
图3. 各组评分系统预测坏疽/穿孔性阑尾炎的ROC曲线
在单纯性、化脓性及坏疽/穿孔性阑尾炎中,肌紧张(P = 0.007)、CRP平均值为(P < 0.001),改良Alvarado得分、AIR评分、RIPASA评分和AAS评分对化脓性阑尾炎及坏疽性阑尾炎有显著诊断价值(表6)。
对于表6中发现的分布不同的中性粒细胞百分比、CRP以及五种评分的在单纯性与化脓性或坏疽/穿孔性阑尾炎中进一步进行两两比较比较,发现中性粒细胞百分比在单纯性和化脓性或坏疽/穿孔性阑尾炎之间差异显著,调整后P值分别为0.015和0.001;但是在化脓性和坏疽/穿孔性阑尾炎两组之间的差异不著,P值为0.473。CRP在单纯性和化脓性和或坏疽/穿孔性阑尾炎之间以及化脓性与坏疽/穿孔阑尾炎之间的差异显著,调整后的P值分别为0.002、<0.001和<0.001。


Table 6. Baseline features of patients with simple appendicitis, purulent appendicitis, and complicated appendicitis
表6. 单纯性阑尾炎、化脓性阑尾炎及复杂性阑尾炎患者基线特征
a采用χ2检验进行比较;b采用Mann-Whitney U检验进行比较。
改良Alvarado评分(调整后的P值分别为0.002和<0.001)、AIR评分(调整后的P值均<0.001)、RIPASA评分(调整后的P值均<0.001)、AAS评分(调整后的P值均<0.001)在单纯性与化脓性或坏疽/穿孔性阑尾炎之间的差异显著,但是在化脓性和坏疽/穿孔性阑尾炎之间的差异不显著(P = 0.068, P = 0.863, P = 1.000, P = 1.000)。
4. 讨论
急性阑尾炎是急诊外科常见疾病之一,但其诊断对临床医师一直是一个挑战,尤其在高龄患者、发生妇科(如异位妊娠、卵巢黄体破裂和卵巢蒂扭转等)或泌尿系统疾病(如泌尿系统结石等)的女性中,急性阑尾炎早期症状较轻,绝大多数患者症状不典型,且阑尾位置多变,且与上述疾病难以鉴别。此外只有行阑尾切除术后的组织病理学结果才能明确诊断急性阑尾炎。然而,进行手术的决定完全基于患者临床表现、实验室影像学检查以及外科医师临床经验判断。尽管CT和B超能提高阑尾炎的诊断的准确性,但是其价格昂贵,患者从入院到接受手术的时间延长,这可能会增加穿孔的风险。因次,临床医生开始重新审查如何早期诊治阑尾炎,降低阑尾炎并发症发生率,并开发了多种急性阑尾炎评分系统。
虽然临床评分系统在区分阑尾炎低风险患者和高风险患者方面得到了验证 [4],这可能减少患者入院率、影像学检查的使用、不必要的手术和入院成本 [9] [10],但在区分单纯性和复杂性阑尾炎(化脓/坏疽/穿孔)并没有得到充分验证 [11] [12]。最近,有研究描述了临床评分系统结合影像学检查能够较好的区分单纯性和复杂性阑尾炎 [13]。CT和B超具有较高的敏感性和特异性,但影像学检查具有延迟性、放射性等 [14],一直以来,低危和高危阑尾炎患者是否需要行必要的影像学检查存在争议 [15]。而本研究从评分可能为用评分系统进行急性阑尾炎分型提供依据。
阑尾炎的流行病学和患病率与高危人群高度相关,具有年龄和性别特异性,在英国急性阑尾炎的发病率约为81/10万人 [16] [17]。本研究表明,急性阑尾炎患者的平均年龄约38 (29.0~54.5)岁,其中58%患者为男性患者,这与Winson等人研究一致 [14] [18] [19]。复杂性阑尾炎中,58.4%的患者为男性,在坏疽/穿孔性阑尾炎中,其中男性占72.7%,这说明男性更容易发生阑尾穿孔,而穿孔阑尾炎的发病率一直在增加,Moris D.等人的研究也证实了这一点 [2]。右下腹压痛、反跳痛、肌紧张、白细胞计数、CRP等感染指标增加是急性阑尾炎的典型症状,研究发现,这些表现在单纯性阑尾炎及复杂性阑尾炎中具有显著差异,差异具有统计学意义。此外有报道说明血清高CRP水平与复杂性阑尾炎显着相关(P < 0.001),当CRP ≥ 50 mg/L的预测存在率为52.7%,≥100 mg/L的预测存在率为74.4% [20]。而本研究中复杂性(化脓/坏疽/穿孔)阑尾炎同样表现为高的血清CRP水平,这进一步说明血清学感染指标的升高与急性阑尾炎的严重程度及分型有关。
据报道,单纯性阑尾炎的发病风险为6.9%,但复杂性阑尾炎的发生率为4%~25% [3] [21] [22]。复杂性阑尾炎患者的术后并发症发生率高于单纯性阑尾炎患者,尤其是在急诊手术后 [23]。Canal等人报告说,较长的术前停留时间会显着增加阑尾切除术后并发症和死亡率的风险 [24];对于单纯性阑尾炎患者,非手术治疗被认为是一种安全的治疗方法 [2]。然而,如何准确快速区分单纯性阑尾炎和复杂性阑尾炎仍然是困扰临床医师的难题,因为没有统一的标准或普遍认可的指南。
本研究比较了改良Alvarado得分、AIR评分、RIPASA评分和AAS评分在单纯性阑尾炎与复杂性阑尾炎;非坏疽/穿孔与坏疽/穿孔性阑尾炎;单纯性、化脓性及坏疽性阑尾炎中的诊断性能,发现在复杂性阑尾炎中改良Alvarado评分、AIR评分、RIPASA评分、AAS评分在评估复杂性阑尾炎时AUC分别为0.686,0.789,0.736,0.849。其中AAS评分曲线下面积最大(0.849),敏感性(92.2%)和特异性(72%)较高。而改良Alvarado评分敏感性为76.3%,特异性为52%。Bassant等人进行的一项研究发现,改良Alvarado评分诊断急性阑尾炎的最佳截止分数为5.5,其敏感性47.1%,特异性为33.3%,阳性预测值为80%,阴性预测值为10%,准确率为45% [25]。
在评估坏疽/穿孔性阑尾炎与非坏疽/穿孔性阑尾炎,改良Alvarado评分、AIR评分具曲线下面积(0.635; 0.613),敏感性(71.2%; 63.5%)和特异性(50.3%; 52%)较高,综上,改良Alvarado评分在预测坏疽/穿孔性阑尾炎方面具有相对较高的性能。总之,我们的结果表明,当改良Alvarado评分、AIR评分分别>7,6时,可以早期识别复杂性(化脓/坏疽/穿孔)阑尾炎,这与先前的研究一致 [26]。在Scott等人的研究中,AIR评分 ≥ 9对阑尾炎具有非常特异性(97%),而高危组中的大多数阑尾炎患者(70%)有穿孔或坏疽 [27]。
目前,尚未开发适合我国的阑尾炎诊断分层的评分系统。因此,我们评估了现有评分系统对我国患者的诊断效能。根据AUC分析,对复杂性(化脓/坏疽/穿孔)阑尾炎具有最高预测能力的评分系统为改良Alvarado评分、AIR评分。考虑到评分系统是对急性阑尾炎的识别筛查,而阑尾炎的确诊仍然需要病理结果作为诊断的金标准,因此单纯使用评分对阑尾炎进行是否手术评估是不合理的,我们应该动态观察评分低危的患者,避免延误手术而增加诊治风险。
5. 结论
阑尾炎一直是一种常见的外科急症,而早期诊断急性阑尾炎对预防其并发症有重大作用。研究发现与RIPASA和AAS评分相比,改良Alvarado评分和AIR评分在在评估急性阑尾炎化脓、坏疽、穿孔方面具有最佳筛查性能,避免延误患者治疗。总之评分模型作为一种简便的评分工具,可排除低概率的阑尾炎患者,可能有助于急诊医师或外科医师早期诊断并筛查需要行阑尾切除术的患者,降低阑尾炎并发症发生率,但依赖评分模型作为是否行手术评估是不合理的。
6. 局限性
尽管我们确定了对我国患者适合的评分系统,但其敏感性和特异性均低于80%,此外,本研究属于回顾性研究,样本量较少,未来需要更大样本量的多中心的前瞻性随机对照研究。最后,本研究仅包括因阑尾炎入院的患者,门诊数据不包括在内。可能有患者因单纯性阑尾炎而寻求门诊治疗,但被误诊并因此“保守”治疗。
致谢
非常感谢我的老师王培戈教授在学习期间对我的专业知识、科学研究的耐心指导及帮助,感谢青岛大学附属医院医疗科研平台提供数据支持,同时要感谢学习期间青岛大学医学部各位学弟学妹的支持和帮助。
基金项目
本研究由山东省泰山学者基金(批准号:2018092901)资助。
伦理批准
本研究符合赫尔辛基宣言,获得青岛大学附属医院伦理委员会批准(批准号:QYFYWZLL27309)。
参考文献
附录
附:急性阑尾炎相关评分表
改良Alvarado评分
注:0~4分,阑尾炎的可能性极低;5~6分,有阑尾炎的可能;≥7分,阑尾炎的可能性极大。
AIR评分
注:0~4 (低概率)如果一般情况不变,门诊随访;5~8 (不确定组)根据当地传统,通过重新评分/成像或诊断性腹腔镜进行住院主动观察;9~12 (高概率)建议手术探查。
RIPASA评分
注:≥7.5被认为是阑尾炎阳性。*没有血液、中性粒细胞或细菌。
AAS评分
注:<10分表示阑尾炎风险低;11~15分表示阑尾炎风险中等;≥16分表示阑尾炎风险高。