1. 引言
卵巢透明细胞癌(ovarian clear cell carcinoma, OCCC)是一种来源于卵巢上皮细胞的恶性肿瘤,约占卵巢上皮癌的5%~25%,是卵巢上皮性肿瘤中预后最差的一个亚型 [1] [2]。卵巢颗粒细胞瘤(ovarian granulosa cell tumor, OGCT)是起源于卵巢性索间质细胞的低度恶性肿瘤,占卵巢肿瘤的2%~5%,有远期复发的特点 [3]。由于两者发病率均较低,且缺乏特异性临床、实验室及影像学表现,所以在术前易被误诊。早发现、早诊断有利于治疗方案的选择及改善患者预后。本文回顾性分析有完整CT及MRI资料,并经手术病理证实的OCCC和成人型OGCT各8例,总结两种肿瘤CT、MRI平扫及增强上的不同特点,以提高术前诊断准确率。
2. 资料与方法
2.1. 病例资料
收集本院2012年9月至2020年4月有完整CT或MRI及临床资料,并经术后组织病理学确诊的OCCC及成人型OGCT各8例。16例患者具体检查项目见表1。8例OCCC患者年龄48~77岁(中位年龄55.5岁)。8例成人型OGCT患者年龄45~81岁(中位年龄69.5岁)。本研究已获得本院伦理委员会批准。

Table 1. Statistical table of examination items for OCCC and OGCT
表1. 卵巢透明细胞癌和成人型颗粒细胞瘤检查项目统计表
2.2. 检查方法
采用GE Light Speed 16排或Philips Brilliance iCT 256层螺旋CT机扫描。行1.25 mm或0.625 mm薄层重建,图像传入后处理工作站后再行层厚及层间距均为5 mm重建。注射对比剂后30 s及60 s分别行动脉期和静脉期扫描,对比剂为非离子型碘剂60~80 mL,注射速率为3~5 ml/s。MRI设备采用SIEMENS NOVUS 1.5 T或Philips Achieva 3.0 T超导型MRI仪及体部线圈。扫描FOV 300 mm × 300 mm,矩阵320 × 320,层厚5 mm,间距10%层厚。MRI检查序列包括:1) 常规平扫,轴位SE T1WI序列,TR463 ms,TE14 ms;T2WI采用TSE FS序列,TR 4000~4500 ms,TE 86 ms;2) 矢状面快速自旋回波(TSE) T2WI序列,TR 1800~4150 ms,TE 84 ms,回波链长度(EML) 16,NSA 3次;3) 经肘静脉快速注射对比剂钆喷替酸葡甲胺(Gd-DTPA),剂量0.01 mmol/kg,采用T1WI脂肪抑制增强轴面、矢状及冠状面动态扫描(T1WI + C + FS)。扫描FOV 375 mm × 375 mm~395 mm × 395 mm,层厚6~8 mm,间隔0.8~1.0 mm,扫描矩阵256 × 256。
2.3. 图像分析
由放射科高年资主治医师采用盲法对2种肿瘤的CT、MRI图像资料进行对比分析,重点观察两种肿瘤的位置、形态、大小、边界,囊实性成分,囊性和实性成分的CT、MRI表现,实性成分的强化等特征。选择病灶最大截面及上下两个层面,共测量3次,取平均值,CT值测量感兴趣区面积为5~10 mm2。本文中囊性病灶定义为病灶不含实性成分,囊实性病灶定义为病灶同时含囊性及实性成分,实性病灶定义为病灶不含囊性成分。增强前后CT值变化幅度小于20 HU为轻度强化,20~40 HU为中度强化,大于40 HU为高度强化。MRI信号特点则以子宫肌层为等信号标准,高于其信号的肿块为高信号,否则为低信号;增强后与子宫肌层强化程度类似为高度强化,与盆壁肌肉强化程度类似为中度强化,低于肌肉强化为轻度强化。
2.4. 统计学分析
使用SPSS 19.0软件进行统计学分析。年龄取中位数,肿瘤大小以肿块最大径计算,肿瘤实质部分增强前后CT值以均数 ± 标准差进行比较。
3. 结果
3.1. 临床情况
16例患者主要临床资料见表2。1例OCCC合并子宫内膜异位症,1例OGCT合并子宫内膜癌。
3.2. 术中所见
8例OCCC共9个病灶均与周围组织不同程度黏连,病理证实共2例伴多发转移,其中1例双侧卵巢同时发病者与周围组织广泛黏连,并见部分脏器及大网膜布满结节灶。8例成人型OGCT,5例包膜完整,边界清晰,2例包膜局部有破裂,边界不清,1例较大肿瘤与周围组织广泛黏连、病理证实伴肠道转移。

Table 2. Statistical table of clinical situation for OCCC and OGCT
表2. 卵巢透明细胞癌和成人型颗粒细胞瘤临床情况统计表
3.3. 肿瘤情况
8例OCCC发生在右侧2例,左侧5例,双侧卵巢同时发病1例。肿瘤最大径为50~200 mm,平均(114 ± 43) mm。8例成人型OGCT发生在右侧5例,左侧3例。肿瘤最大径为27~205 mm,平均(96 ± 56) mm。其中1例完全实性病灶最大径27 mm;实性为主的囊实性病灶最大径31~110 mm,平均(85 ± 33) mm;囊性为主囊实性病灶最大径111~205 mm,平均(158 ± 66) mm。两种肿瘤病灶性质见表3。

Table 3. Statistical table of lesion properties for OCCC and OGCT
表3. 卵巢透明细胞癌和成人型颗粒细胞瘤病灶性质统计表
备注:C表示囊性病灶;CS表示囊实性病灶;S表示实性病灶。
3.4. 卵巢透明细胞癌CT、MRI表现
9个病灶均为囊实性。囊性成分平扫CT值为14~44 HU,平均24 HU;T1WI为低信号5个、其中1个囊内因出血见液–液平,高信号1个;囊壁及分隔均为低信号。病灶实性成分呈结节、乳头状附壁生长向腔内凸起(图1(A)~(C)) 6个,形成肿块偏侧生长、呈“冰山征”(图2(A)~(E)) 3个;CT值为25~45 HU,平均37 HU;T1WI表现为等信号5个,低信号1个,T2WI为稍高信号6个;增强扫描囊性成分未见明显强化,实性成分动脉期轻度强化1个,中度强化5个,明显强化3个,静脉期持续强化,CT值为53~68 HU,平均58 HU。其中3个病灶影像表现境界清晰,邻近组织受压、移位与病灶紧贴(图3(A)~(B));双侧卵巢同时发病者囊壁厚薄不均、境界模糊。5例伴少量盆腔积液。
3.5. 卵巢成人型颗粒细胞瘤CT、MRI表现
8个病灶中囊实性7个,完全实性1个。囊性成分CT值7~19 HU,平均13 HU;T1WI为低信号4个,稍低信号1个,囊壁在T2WI序列显示不清,均未见明确壁结节;5个较大肿瘤实性成分内见裂隙样


 (A) CT平扫肿瘤实性成分呈乳头状向腔内凸起(短粗箭),子宫受压移位、与病灶紧贴(长粗箭);(B)~(C)增强后囊性成分无强化,实性成分中度延迟强化。
(A) CT平扫肿瘤实性成分呈乳头状向腔内凸起(短粗箭),子宫受压移位、与病灶紧贴(长粗箭);(B)~(C)增强后囊性成分无强化,实性成分中度延迟强化。
Figure 1. Female, 64 years old, clear cell carcinoma of the left ovary
图1. 女,64岁,左侧卵巢透明细胞癌

 (A) T2WI压脂序列肿块境界清晰,邻近乙状结肠受压、右移、与病灶紧贴(长粗箭)。(B) T1WI压脂序列增强示肿块与邻近乙状结肠壁分界不清,手术证实肿块与邻近肠管致密黏连。
(A) T2WI压脂序列肿块境界清晰,邻近乙状结肠受压、右移、与病灶紧贴(长粗箭)。(B) T1WI压脂序列增强示肿块与邻近乙状结肠壁分界不清,手术证实肿块与邻近肠管致密黏连。
Figure 3. Female, 54 years old, clear cell carcinoma of the left ovary
图3. 女,54岁,左侧卵巢透明细胞癌
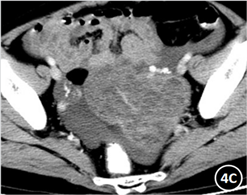

 (A) CT平扫肿块实性成分密度不均。(B)~(C) 肿块呈椭圆形、并见“束腰征”(短粗箭),增强后实性成分中度延迟强化,内见“海绵状”小囊变区(长粗箭)
(A) CT平扫肿块实性成分密度不均。(B)~(C) 肿块呈椭圆形、并见“束腰征”(短粗箭),增强后实性成分中度延迟强化,内见“海绵状”小囊变区(长粗箭)
Figure 4. Female, 65 years old, adult granulosa cell tumor of the left ovary
图4. 女,65岁,左侧卵巢成人型颗粒细胞瘤
或“海绵状”小囊变区(图4,图5),2个囊性为主病灶实性成分呈“飘带状”散在囊腔,1个完全实性病灶伴点状出血;实性部分平扫CT值为31~48 HU,平均39 HU,T1WI呈等信号的有4个,呈稍低信号者2个,T2WI呈稍高信号者6个;5个肿瘤内见单发或多发斑点、斑片状T1WI高信号出血灶;增强后囊性成分未见明显强化,实性成分动脉期呈中度强化7个,明显强化1个,静脉期延迟强化。CT值52~81 HU,平均65 HU。1例伴少量盆腔积液,1例伴腹、盆腔积液,并3年后肿瘤复发。
4. 讨论
4.1. OCCC和OGCT临床特点
OCCC为起源于卵巢上皮细胞的恶性肿瘤,OGCT是一种起源于卵巢性索间质细胞的低度恶性肿瘤,两者临床表现缺乏特异性,均好发于围绝经期及绝经后期。有文献报道部分OCCC起源于异位的子宫内膜,合并子宫内膜异位症是其一种特征 [2] [4],本组1例合并子宫内膜异位(1/8),血清CA125有不同程度升高(6/7)。OGCT是功能性肿瘤,雌激素水平不同程度升高,可见内膜增生甚至癌变 [5]。本组有7例内膜不同程度增厚(7/8),合并子宫内膜癌1例,共2例术前查了雌激素水平,均升高,血清CA125升高1例(1/5)。
4.2. OCCC和OGCT的影像学特征
OCCC多为单侧发病,也可双侧,发现时体积多较大,形态较规则呈圆形或椭圆形,本组9个病灶8个表现为椭圆形。多为囊性为主囊实性肿块,囊腔可表现为单房或多房 [6]。不同性质的囊性成分其密度或信号差异较大 [7],实性部分大多呈不规则增厚内壁或附着于囊壁向腔内的突起,呈菜花形、圆形或卵圆形 [2],本组病例特征均与文献报道一致。本组有3个病灶影像表现境界清晰,但邻近脏器受压移位与病灶紧贴,而在手术过程中发现9个病灶均与周围组织不同程度黏连,笔者认为这可能是本病易复发、预后差 [8] 的原因。双侧卵巢同时发病者病灶大小在8例受试者中最小,但囊壁厚薄不均、境界模糊,初查已出现多脏器、组织转移,说明OCCC病灶大小与恶性程度不呈正相关。当影像图像表现为病灶边界不清,特别是囊壁厚薄不均时,就应引起临床注意。本组病例2例患者发现时既出现多发转移,余短期随访无1例复发,可能与样本量少或随访时间短有关。
OGCT多为单侧发病,病灶体积大小不一,形态可规则或不规则。可表现为实性及囊实性,实性成分所占比例与病灶大小明显相关,病灶较小时多以实性成分为主,体积增大后则以囊实性表现为主 [9]。其影像学表现以实性肿块内多发囊变多见,较大肿瘤囊变成分多,无明确壁结节 [10],黄国权等研究表明成人型OGCT肿块内见裂隙样和蜂窝状囊变区,肿瘤实质呈中、高度不均匀强化,并延迟强化 [11]。有学者认为肿瘤内“海绵状”或“蜂窝状”小囊变和瘤内出血是其典型影像学表现 [12],本组病例中囊实性病灶囊性部分均未见壁结节,5个较大肿瘤实性成分内见裂隙样或“海绵状”小囊变区,5个见肿瘤内单发或多发斑点、斑片状出血灶,均与文献报道一致。增强后实性部分中–高度延迟强化。病理证实伴肠道转移的1例病例最大径在8例受试者中最大,3年后复发的患者初检时伴腹盆腔积液,提示当怀疑本病时出现这两个特征要高度重视。
4.3. OCCC和成人型OGCT的鉴别
两种肿瘤影像学均以囊实性病变为主,CT、MRI可以很好地显示OCCC与成人型OGCT不同的囊实性改变及实性部分增强特点,两者在临床和影像学上有以下鉴别要点:① 前者多见CA125不同程度升高,伴少量盆腔积液,可合并子宫内膜异位症;后者雌激素水平多升高,很少伴盆腔积液,子宫内膜不同程度增厚。② 前者发现时体积多较大,与邻近组织关系密切,形态多规则,圆形或椭圆形;后者病灶体积大小不一,形态可规则或不规则。③ 前者以囊性为主囊实性成分病灶多见,囊性成分密度或信号较后者高,T2WI压脂序列囊壁及分隔呈低信号,实性成分偏侧性生长呈“冰山征”或以壁结节形式凸向腔内生长,实性成分密度或信号较均匀;后者以实性为主多见,T2WI压脂序列囊壁多显示不清,未见壁结节,实性成分所占比例与病灶大小呈负相关,病灶多见“裂隙样”或“海绵状”小囊变区,并多伴瘤内出血。④ 前者实性部分增强后多呈中度持续强化,而后者增强后实性部分多呈中度延迟强化。
综上所述,卵巢透明细胞癌与成人型颗粒细胞瘤临床表现缺乏特异性,实验室检查和伴发症状对两者的鉴别有一定的提示意义,CT、MRI平扫和增强表现具有一定的不同特点,有助于两者的鉴别诊断。最终确诊需要病理组织学检查。