摘要: 目的:评价急性生理学评分III (APS III)、Logistic器官功能障碍系统评分(LODS)、牛津急性疾病严重程度评分(OASIS)、简化急性生理学评分II (SAPS II)、全身炎症反应综合征评分(SIRS)、序贯器官衰竭评分(SOFA)及部分评分联合对ICU脓毒症患者30天内死亡风险的预警效能。方法:以美国贝斯以色列迪康医学中心重症监护室数据库(MIMIC-IV)1符合脓毒症3.0诊断标准的脓毒症患者为基础,纳入符合入选标准的研究对象。以患者多次入院情况判断存活状态,分别采用受试者工作特征(ROC)曲线分析6种评分系统对ICU脓毒症患者30天死亡风险的预警效能;采用决策曲线分析(DCA)比较各评分系统的临床应用价值。最后,联合价值较大的评分系统,再次进行ROC曲线及DCA分析。结果:最终纳入7082例符合标准的脓毒症患者进行分析,年龄为63 (52, 73)岁,男性3904例(55.1%),入ICU后1517例(21.4%) 30天内死亡。各评分系统的AUC值:APS III (AUROC 0.775,95% 置信区间(CI) 0.765~0.785)和LODS (AUROC 0.766, 95% CI 0.756~0.776)对脓毒症患者30天死亡率的预测价值优于OASIS (AUROC 0.736, 95% CI 0.726~0.746)、SAPS II (AUROC 0.721, 95% CI 0.710~0.731)、SIRS (AUROC 0.578, 95% CI 0.566~0.590)、SOFA (AUROC 0.722, 95% CI 0.711~0.732) (P均 < 0.05)。但两评分之间AUC面积无统计学意义(P > 0.05),而APS III与LODS联合的预测价值高于二者单独时的价值(P均 < 0.05)。结论:预测ICU脓毒症患者30天死亡时,APS III与LODS优于OASIS等其余评分,但二者联合的预测效果更佳且临床应用价值更大。
Abstract:
Aim: To evaluate the early warning efficacy of acute physiology score III (APS III), logistic organ dysfunction score (LODS), Oxford acute severity of illness score (OASIS), simplified acute physiology score II (SAPS II), systemic inflammatory response syndrome score (SIRS), sepsis-related organ failure assessment (SOFA) and the combined of partial scores for 30-day mortality risk in ICU sepsis patients. Method: Based on the sepsis patients who met the diagnostic criteria of sepsis 3.0 in the intensive care unit (ICU) database of Beth Israel Deakon Medical Center (MIMIC-IV) in the United States, subjects who met the inclusion criteria were included. The survival status was judged based on the patients’ multiple admissions, and the receiver operating characteristic (ROC) curve was used to analyze the early warning efficacy of the six scoring systems on the 30-day mortality risk of ICU sepsis patients; decision curve analysis (DCA) was used to compare the scoring systems of clini-cal application value. Combined with more valuable scoring systems, the ROC curve and DCA analy-sis were performed again. Results: Finally, there were 7082 patients with sepsis who met the crite-ria were included for analysis, with a median age of 63 [interquartile range (IQR) 52~73] years, among them, 3904 (55.1%) were males and 1517 (21.4%) patients died within 30 days. AUC values of all scoring systems were as follows: the APS III [0.775, 95% (CI) 0.765~0.785] and the LODS [0.766, 95% CI 0.756~0.776)] were better than OASIS [0.736, 95% CI 0.726~0.746)], SAPS II [(0.721, 95% CI 0.710~0.731)], SIRS [(0.578, 95% CI 0.566~0.590)] and SOFA [(0.722, 95% CI 0.711~0.732)] (with all P < 0.05) in predicting the 30-day mortality of sepsis patients. However, there was no significant difference in AUC area between the two scores (P > 0.05), while the predic-tive value of APS III combined with LODs was higher than that of both alone (P < 0.05). Conclusions: The predictive value of APS III and LODS scores are superior than that of SAPS II, SIRS, OASIS and SOFA score in predicting the 30-day mortality of ICU sepsis patients, the combination of the two was of best prediction effect and greater clinical application value.
1. 引言
脓毒症(sepsis)是机体因感染的反应失调引起危及生命的器官功能障碍 [1]。当今社会,脓毒症早已是全球卫生重点 [2]。并有研究 [3] 表明仅高收入国家的脓毒症患者住院死亡率就高达17%。而我国2015年就有1,025,997例脓毒症相关死亡 [4],对我国公共卫生及经济发展造成了严重的负担。故而早期对脓毒症患者的预后进行有效的预测,具有巨大的价值。本研究主要基于美国贝斯以色列迪康医学中心重症监护室数据库(MIMIC-IV),回顾性研究急性生理学评分III (APS III)、Logistic器官功能障碍系统评分(Logistic organ dysfunction score, LODS)、牛津急性疾病严重程度评分(OASIS)、简化急性生理学评分II (SAPS II)、全身炎症反应综合征评分(SIRS)、序贯器官衰竭评分(SOFA) [5] [6] 等六种评分对ICU脓毒症患者预后的预测价值,并初步探讨部分评分系统联合的预测价值。
2. 研究对象及方法
2.1. 研究对象
本研究以美国贝斯以色列迪康医学中心重症监护室数据库(MIMIC-IV)为基础,从GitHub网站(https://github.com/MIT-LCP/mimic-code/)中获取部分SQL语句,选出符合脓毒症3.0诊断标准的脓毒症患者,并按纳入、排除标准处理。
纳入标准:1) 年龄 ≥ 18岁,并≤85岁。2) 符合脓毒症3.0的诊断标准,即可疑感染且SOFA评分增加 ≥ 2分并且首次入住ICU (在数据库中有多次入住ICU记录仅取第一次入住)。
排除标准:1) 年龄 < 18岁或>85岁。2) 首次ICU住院时间 < 24 h。3) 合并心肌梗死、恶性肿瘤、转移性实体肿瘤等对患者短期预后有较大影响的患者疾病。4) 30天内患者存活情况不详。5) 排除记录缺失或者可能有误的患者。(患者选择流程见图1)
 注:排除过程中,有两例患者收缩压大于1000 mmHg,考虑记录错误,算缺失血压排除;另有两例患者死亡时间缺失,以最后出院时间为死亡时间纳入。
注:排除过程中,有两例患者收缩压大于1000 mmHg,考虑记录错误,算缺失血压排除;另有两例患者死亡时间缺失,以最后出院时间为死亡时间纳入。
Figure 1. Flow chart
图1. 流程图
2.2. 研究方法
2.2.1. 临床资料收集
本研究利用Navicat Premium 15中的SQL语言(Structure query language)提取数据,部分代码从GitHub 网站上获取,并用EXCEL对提取的数据进行初步处理。提取的数据包括:年龄、性别、体重。入ICU 24 h内的检测指标:心率、无创收缩压、无创舒张压、无创平均动脉压;实验室检验结果;APS III、LODS、OASIS、SAPS II、SIRS、SOFA评分。根据国际疾病分类ICD 9和ICD 10编码,收集患者是否发生感染性休克。使用官方代码收集部分合并症数据。合并症包括充血性心力衰竭、心肌梗死、慢性肺疾病、重度肝病、糖尿病无酮症、糖尿病合并酮症、肾病、转移性实体瘤、恶性癌症。本研究对MIMIC-IV数据库的访问及数据的获取均得到贝斯以色列迪康医疗中心和麻省理工学院附属机构审查委员会批准(No.47940551)。MIMIC-IV数据库中患者均为匿名,以MIMIC-IV数据库进行相关研究无需获得知情同意。
2.2.2. 相关定义
临床数据均基于官网SQL代码提取入住ICU 24 h内数据,若同一变量在入院当天24 h内有多个取值记录,除血小板提取最小值,其余均提取当天最大值。
因MIMIC数据库的院外随访不可用,本文通过患者再入院情况判断患者生存状态,期间作者发现:有的患者住院时发生了死亡事件后却立马再次入院,并且再次入院时未再发生死亡事件,这可能与数据库运作方式相关,故对于多次入院患者,本文以发生死亡事件的住院时间为准;若多次入院均无死亡事件发生,以最后一次住院为准。
2.2.3. 统计学方法
采用SPPS25.0版统计软件进行一般数据统计分析。计量资料根据是否满足正态分布,以均数 ± 标准差(x ± s)或中位数(四分位数间距) [M(QL, QU)]描述,组间比较采用独立样本t检验或Mann-Whitney U检验。分类资料采用例数及率描述,组间比较采用卡方检验或Fisher确切概率法。MedCalc20.1.0.0绘制ROC曲线,并使用Delong test进行曲线下面积比较。R语言4.1.3rmda包绘制决策曲线(DCA)评价各评分系统的临床获益。再选出价值最大的两种评分系统,进行联合,并绘制ROC、DCA曲线,与各自单独相比较。均采用双侧双尾检验,P < 0.05为差异有统计学意义。
3. 结果
3.1. 患者基线资料比较
本研究最终纳入MIMIC-IV数据库中7082例符合纳入、排除标准的脓毒症患者。其中男性3904例(55.1%),总体中位年龄为63 (52, 73)岁,30天内死亡1517例(21.4%)。死亡组患者年龄、心率、无创舒张压、白细胞及六种评分均高于存活组;而体重、血小板计数均低于存活组;死亡组患者合并感染性休克、充血性心力衰竭、糖尿病(不论是否合并酮症)、肾病、严重肝病等合并症的人数更多(以上P均 < 0.05),其余资料无统计学意义(P > 0.05),详见表1。
3.2. 六种评分系统对ICU脓毒症患者30天死亡的预测价值
APS III、LODS、OASIS、SAPS II、SIRS、SOFA的ROC曲线下面积(AUC)及95%置信期间(95% CI)分别为0.775 (0.765, 0.785)、0.766 (0.756, 0.776)、0.736 (0.726, 0.746)、0.721 (0.710, 0.731)、0.578 (0.566, 0.590)、0.722 (0.711, 0.732)。可见六种评分系统均具有一定的预测价值(详见图2、表2)。使用Delong test曲线下面积比较,发现APS III、LODS评分的AUC面积最大,明显高于其他评分系统(P < 0.05),但两者之间AUC无统计学差异(P > 0.05)。而SIRS的预测能力最差(P < 0.05) (详见表3)。
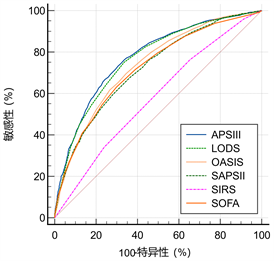
Figure 2. Comparison of area under ROC curve
图2. ROC曲线下面积对比图

Table 3. Detailed comparison of area under ROC curve
表3. ROC曲线下面积详细对比表
3.3. 六种评分系统对脓毒症患者30天死风险DCA曲线的比较
如前文所述:虽然APS III的曲线下面积最大,但其与LODS曲线下面积相比并无统计学意义。而且临床上还需考虑患者的收益情况,故将6种评分系统作为临床决策辅助工具,进行DCA分析。以净获益率(Net Benefit)为纵坐标,高风险阈值(High Risk Threshold)为横坐标,绘制DCA曲线(图3),其中高风险阈值设为(0,1)。决策分析曲线结果显示,净效益范围由高到低依次为APS III、LODS、OASIS、SOFA、SAPS II、SIRS,即APS III在6种评分系统中最优,但其与LODS差异不大(图3)。

Figure 3. Clinical net income of each scoring system
图3. 各评分系统临床净收益
3.4. APS III与LODS联合与各自单独的预测价值比较
二者联合的曲线下面积为0.784 (0.775~0.794)高于APS III或LODS (P < 0.001差异具有统计学意义),见图4。综上:预测ICU脓毒症患者30天死亡时,APS III优于LODS、OASIS等评分,其与LODS联合的预测效果更佳(详见图5)。
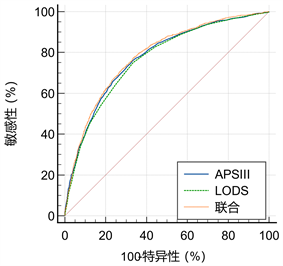
Figure 4. Area under ROC curve of joint scoring system
图4. 联合评分系统ROC曲线下面积
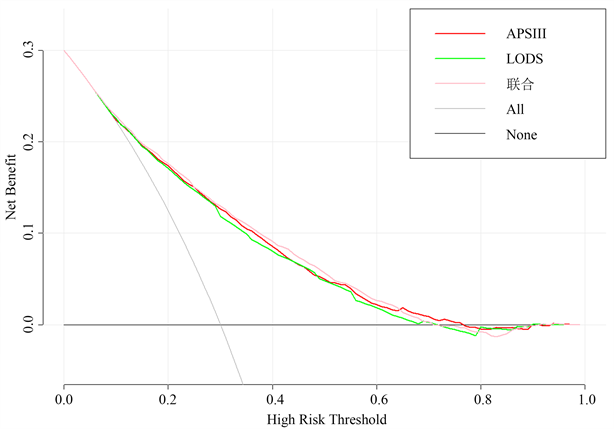
Figure 5. Clinical net income of joint scoring system
图5. 联合评分系统临床净收益
4. 讨论
本研究是基于大型临床数据库MIMIC-IV的回顾性研究,最终纳入符合脓毒症3.0诊断标准的患者7082例。目前脓毒症虽然发病率、病死率有所下降,但其仍是影响全球健康的重要危险因素 [7]。更有报道 [8] 显示约41.9%的患者在出院前即死亡。所以采用手段早期判断ICU脓毒症患者病情及预后具有极大的临床意义。虽然也有研究 [9] 基于MIMIC-IV数据库进行过类似探讨,但其似乎并未对如何得到28天死亡率作出解释。
就如脓毒症病情变化迅速一样,现今对患者预后预测的评分系统也发展极快。而SIRS不仅是在1991年提出的,虽一度也是脓毒症患者的诊断标准,但2016年已经提出了更好的评分系统——SOFA评分,并且不久就有研究 [10] 证实SOFA评分在脓毒症患者的预后预测方面优于SIRS;这也与本研究得出的结论一致。同理,APS III也被证实要优于SAPS II [5]。APS III是APACHE II评分的一部分,临床上患者的慢性健康状况判断一般存在一定的难度,故也有相当数量的研究单独对APS III进行分析,并认可其对脓毒症患者预后的预测价值 [5]。而LODS评分于1996年提出,主要用于评估ICU器官功能障碍 [11];其对患者预后的预测价值得到了广泛的认可 [6] [12] [13]。OASIS是2013年基于机器学习得出的一种仅有10个参数的评分系统 [14],本研究得出其的预测价值仅低于APS III与LODS。
虽然本研究通过绘制ROC及DCA曲线最终得出APS III与LODS的AUC面积及临床净收益均优于其余四种评分系统,且其联合效果更佳。但无论是二者单一或联合对ICU脓毒症患者死亡风险的预测价值均相对偏低。不过也有研究认为就连APACHE II/IV系统预测老年脓毒症患者的住院死亡效力一般 [15]。因此,作者认为应该采取联合更多的指标推出更好的预测系统;另外,疾病在一段时间内的变化往往非常巨大,尤其是在人为干预后,所以也应该将这些因素纳入考虑。
5. 不足
本研究终究是基于单中心的回顾性研究,不可避免会出现选择性偏移等情况。其次,因数据库本身的缺陷,本文的删除病例较多,可能出现结果偏移。且通过一般资料的对比,可以看出两组患者的基线水平存在较大的差异,这些都是回顾性生存分析的不足之处。期待未来大型的关于ICU脓毒症患者预后的前瞻性研究。
综上所述,预测ICU脓毒症患者30天死亡时,APS III与LODS评分均优于SAPS II、SIRS、OASIS及SOFA评分,但其两者联合时预测效果及临床收益更佳。
基金项目
重庆市卫生健康委员会新冠肺炎防控应急科技攻关专(2020NCPZX04)。
NOTES
*第一作者。
#通讯作者。
1MIMIC数据库是美国麻省理工提供的一个对公众开放的多参数重症监护数据库,里面提供了诸如心电信号(ECG)、光电容积脉搏波信号(Pleth)、动脉血压信号(ABP)和呼吸信号(RESP)等从ICU病房中采集的生理数据。改数据库经过多个学科10多年的建设,目前已被成功运用于ICU临床数据挖掘的多个研究领域。