摘要:
目的:为探讨颈动脉内膜剥脱术治疗颈动脉狭窄的手术技巧及疗效。方法:回顾性分析32例颈动脉狭窄患者的病例资料、临床表现、手术方式、术后并发症及随访结果。结果:32例患者均顺利实施颈动脉内膜剥脱术,其中采用翻转式7 (22%)例,术后高灌注综合征3 (9%)例,术后脑出血2 (6%)例,术后随访至今,所有患者均未发生术侧再狭窄。结论:颈动脉内膜剥脱术是治疗颈动脉狭窄的安全有效方法,熟练掌握手术操作技巧可明显提高手术成功率,减少术后并发症的发生。
Abstract:
Objective: To investigate the operative technique and curative effect of carotid artery endarterectomy for carotid artery stenosis. Methods: The data, clinical manifestations, surgical methods, postoperative complications and follow-up results of 32 patients with carotid artery stenosis were retrospectively analyzed. Results: Carotid endarterectomy was performed successfully in all 32 patients, including 7 (22%) patients who were treated by inverted type, 3 (9%) patients with postoperative hyperperfusion syndrome, and 2 (6%) patients with postoperative cerebral hemorrhage. No intraoperative restenosis occurred in all the patients during postoperative follow-up up to now. Conclusion: Carotid endarterectomy is a safe and effective method for the treatment of carotid artery stenosis.
1. 引言
短暂性脑缺血发作(TIA)是颈动脉或椎–基底动脉系统发生短暂性血液供应不足,引发局灶性脑缺血,导致突发的可逆性神经功能障碍。轻者表现为头晕或意识障碍,重者可表现为偏瘫、失语、行走不稳等。颈动脉狭窄与TIA发作密切相关,颈动脉是脑部供血的主要血管,双侧颈动脉供血约占全脑血供的80% [1]。颈动脉狭窄后会导致脑细胞缺血、缺氧,从而引发TIA,甚至出现脑梗死。粥样硬化斑块形成是导致颈动脉狭窄的主要原因,因此采用颈动脉内膜剥脱术(carotid endarterectomy, CEA)剥离斑块被证实是治疗颈动脉狭窄的有效方法。2018年8月至2019年9月,我科对32例颈动脉狭窄患者实施CEA,术后效果满意,现总结报告如下。
2. 临床资料
2.1. 一般情况
选取青岛大学附属医院神经外科2018年8月至2019年9月收治的32例颈动脉狭窄患者,重点研究了患者年龄、性别、术前有无高血压、糖尿病、冠心病等基础疾病、狭窄侧别、狭窄程度、术中术式、颈动脉阻断时间、以及术后恢复情况等指标。其中男性26人(81%),女性6(19%);年龄50~81岁,平均(68 ± 7)岁;合并高血压22 (69%)人;合并糖尿病15 (47%)人;合并冠心病6 (19%)人;有吸烟史者15 (47%)人;既往有TIA发作者24 (75%)人;仅头晕者5 (16%);无症状者3 (10%)人;有脑梗病史者11 (34%)人。根据颈内动脉狭窄程度分为轻度(<50%),中度(50%~69%),重度(70%~99%),完全闭塞(100%) [2]。重度者29 (90%)人;完全闭塞者3 (10%)人;左侧狭窄者14 (44%);右侧狭窄者10 (31%)人;合并对侧轻中度狭窄者11 (34%)人;双侧重度狭窄者8 (25%)人;采用传统术式25 (78%)人;翻转式7 (22%)人;纳入标准:① 具备手术指征,无手术禁忌症。② 术前术后均行颈动脉血管超声、经颅多普勒彩超(TCD)、颈动脉CTA、脑动脉血质子螺旋灌注成像(ASL)。③ 术后保持随访。排除标准:① 不具备手术指征或有手术禁忌症未行手术者。② 术前术后影像资料不完善或信息丢失。③ 术后失访。所有患者均自愿且同意加入该项研究。
2.2. 手术指征
采用周定标 [3] 提出的手术指征:① 择期手术指征:狭窄程度 > 50%伴TIA、脑卒中等临床症状者;狭窄程度 > 70%的无症状者;影像学检查证实斑块为不稳定性,如溃疡性、软斑块者。② 急症手术指征:近期TIA频繁发作或急性稳定的轻度脑卒中;狭窄程度 > 90%伴血流缓慢者;颈部杂音突然消失或腔内有血栓形成;急性颈动脉闭塞 < 12 h。
3. 结果分析
所有人均行CEA治疗且手术均顺利完成,平均手术时间2.7 ± 0.5 (h);平均术中阻断时间20 ± 3 min;术前脑部供血有明显低灌注者26 (81%)人;无明显低灌注者6 (19%)人;术前术后ASL提示脑灌注明显改善者23 (72%)人(见图1、图2);术前术后ASL提示脑灌注无明显改善者3 (28%)人;术后出现并发症者5 (16%)人,其中术后高灌注综合征(cerebral hyperperfusion syndrome, CHS)者3 (10%)人,表现为不同程度的头痛、多言、欣快等精神症状,给予严格控制血压、甘露醇降颅压等对症治疗后缓解;术后脑出血者2 (6%)人,为同侧基底核区脑出血,给予开颅血肿清除 + 去骨瓣减压术治疗,效果不理想,转回当地医院继续治疗;双侧重度狭窄者8 (25%)人,其中3人先行较重侧CEA,3~6个月后行对侧CEA,术后ASL显示脑灌注明显改善;支架置入术后再狭窄者2 (6%)人,术中将支架完整取出(见图3),术后ASL提示脑灌注较术前明显改善;术后患者定期复查颈动脉超声或颈动脉CTA,随访至今均未发生术侧再狭窄。
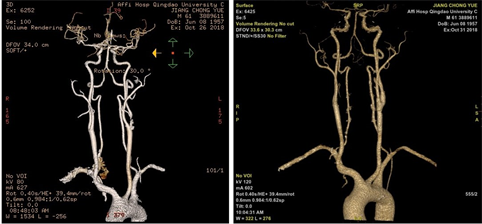
Figure 1. Preoperative and postoperative carotid artery CTA comparison showed significant improvement of blood flow at the stenosis
图1. 术前术后颈动脉CTA可见狭窄处血流明显改善

Figure 2. Preoperative and postoperative ASL showed significant improvement in postoperative cerebral perfusion
图2. 术前术后ASL可见术后脑灌注明显改善
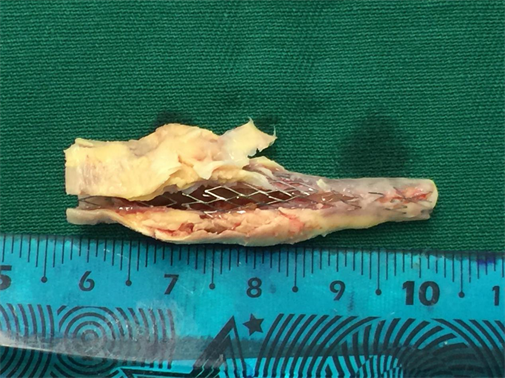
Figure 3. The stents and plaques of restenosis patients after intraoperative stenting removal
图3. 术中剥除的支架术后再狭窄患者的支架及斑块
4. 手术技巧
熟练掌握手术技巧对于提高手术成功率,减少术后并发症尤为重要。全身麻醉可降低基础代谢率,减少心肌耗氧,增加大脑对颈动脉阻断后的耐受能力,还可有效维持脑灌注稳定,有利于术后尽快复苏及术后神经功能评价,且全麻可使患者保持合适体位,有利于术者操作 [4]。术中应用显微镜是必要的,显微镜可提供良好的照明和手术视野,有利于术中仔细辨别神经、血管,可有效减少解剖分离过程中的组织损伤,且可充分剥离斑块(见图4),减少术中斑块残留,从而显著降低术后脑卒中风险。暴露出动脉后,可用沾水润湿的手指轻柔触摸感知动脉硬化斑块的位置,一般斑块位置动脉搏动感及柔软度较差、较硬。阻断时应按照颈总–颈外–颈内的顺序依次阻断,开放时应按照颈外–颈总–颈内的顺序依次开放,这样可将残留斑块碎片冲到颈外动脉中,防止进入颅内,有效避免造成术后大面积脑梗死的发生 [5]。阻断后应要求麻醉医师将血压适当升高15%~20%,保证脑部血供,避免脑梗死发生。术中阻断颈总动脉时间一般不超过20 min,操作阻断夹时动作要迅速、轻柔,避免钳夹斑块处,以免造成斑块脱落。阻断后用尖刀纵行切开颈总及颈内动脉血管壁,在颈内动脉起始处用尖刀切开3 mm,用显微剪剪开斑块,然后将颈内动脉提起,严格沿颈内动脉内膜分离斑块,然后分离颈总及颈外动脉斑块,直到正常增厚的内膜。如颈内动脉斑块过高,可采用翻转式方法,将颈内动脉起始处剪断,提起颈内动脉后将血管内膜沿斑块做袖套样翻转,提高剥离效率。取出斑块后,开放颈内动脉,观察回血及排出破碎斑块,动脉内膜口边缘应严密缝合固定,防止内膜脱落造成管腔狭窄。术中应在显微镜视野下仔细清理斑块残留,缝合前可用肝素水冲洗管腔。缝合动脉是CEA的关键一步,对术者的技术及心理都具有挑战性。缝合时应在显微镜下使用6-0prolene线连续缝合血管,打结前应开放颈内动脉排气,再临时阻断。开放前应嘱麻醉师将血压降至基础血压的90%,且术后应保持血压稳定,这样可有效防止CHS的发生。缝合手术切口时应仔细止血,放置引流管,避免切开血肿挤压气管造成窒息。术中补片会增加阻断时间,术后有发生补片破裂或形成动脉瘤以及感染的风险,一般不推荐使用。术中转流是导致动脉闭塞的主要原因,应尽量减少术中转流的使用。
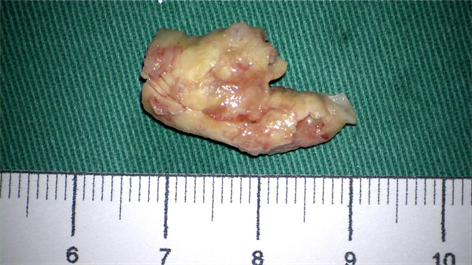
Figure 4. The carotid plaque was removed completely during the operation
图4. 术中完整剥除的颈动脉斑块
5. 疗效评价
1953年,Debakey首次采用CEA治疗颈动脉粥样硬化性狭窄,经过不断发展及完善,现CEA已被认为是治疗该病的首选 [6]。随着显微神经外科的发展,术中显微镜的应用大大提高了CEA的手术效率,降低了手术风险,减少了术后并发症发生的概率。CHS是CEA的常见并发症,以同侧头痛、多语、欣快、癫痫、认知障碍、甚至脑出血为主要表现 [7]。导致CHS的原因主要是术中损伤颈动脉窦压力感受器,使血管的自动调节功能受损,从而不能有效地调节血压,特别是术后血压控制不稳,导致脑灌注过度,严重者基底核区小穿支动脉突然暴露于高灌注压下导致破裂出血。本组有3 (9%)例患者术后出现头痛、多语、欣快等CHS症状,经严格控制血压、甘露醇降颅压等对症治疗后症状消失。2 (6%)例患者术后出现基底核区脑出血,急行开颅血肿清除–去骨瓣减压术,术后患者出现大面积脑梗,一直处于昏迷状态,转入当地医院继续治疗。脑出血原因考虑为患者高龄,狭窄程度较重(>90%),高血压病史较长,且术前术后血压控制不理想。CEA术后脑出血、脑卒中的发生率为2%~6% [8],一旦出现预后往往不佳。其余并发症,如术后脑神经损伤、呛咳等,一般表现比较轻微,术后很快消失。另外,本组患者男性数量明显高于女性,考虑与吸烟、饮酒等不良生活习惯有关。本组病例术后随访至今,均未发生术侧再狭窄。总体来说,CEA手术风险低,术后并发症少,尤其适合高龄、高血压、冠心病等合并症较多的老年患者,且不受斑块性质限制,术后效果明显,手术耗材少,费用低,与其他治疗方法相比具有不可替代的优势,是治疗颈动脉狭窄的有效方式。
NOTES
*通讯作者。