摘要: 目的:探讨在前列腺恶性肿瘤患者中经直肠超声(TRUS)、多参数磁共振(mpMRI)检查及二者联合检查对其进行诊断的应用价值。方法:回顾性分析2016年10月~2023年6月在青岛大学附属医院收治疑似为前列腺恶性肿瘤的患者143例,以手术或穿刺活检获得的病理结果作为诊断金标准,分析和对比TRUS、MRI及联合检查方法对前列腺恶性肿诊断的准确率以及灵敏度、特异度,初步评估检查方法诊断前列腺恶性肿瘤的应用价值。结果:MRI、TRUS检查分别对比联合检查方法统计学具有差异性(P < 0.05)。MRI作为单一检查方法,符合诊断105例,假阳性患者12例,假阴性患者26例,诊断准确率为73.4%,灵敏度为72.9%,特异性为74.4%,AUC为0.74。TRUS作为单一检查方法,符合诊断100例,假阳性患者11例,假阴性患者32例,诊断准确率为69.9%,灵敏度为68.8%,特异性为76.6%,AUC为0.72。联合检查方法,符合诊断117例,假阳性患者12例,假阴性患者14例,诊断诊断准确率为81.8%,灵敏度为85.4%,特异性为74.4%,AUC为0.80。MRI、TRUS及联合检查AUC值差异具有显著性(P < 0.05)。结论:TRUS、mpMRI及二者联合检查都可用于前列腺恶性肿瘤的诊断,联合检查则综合利用了两者的优势,可提高诊断准确性。
Abstract:
Objective: To explore the diagnostic value of transrectal ultrasound (TRUS), multiparametric magnetic resonance imaging (mpMRI), and their joint-examination in patients with prostate cancer. Method: A retrospective analysis was conducted on 143 patients suspected of prostate malignant tumors admitted to Qingdao University Affiliated Hospital from October 2016 to June 2023. The pathological results obtained from surgery or biopsy were used as the diagnostic gold standard. The accuracy, sensitivity, and specificity of TRUS, MRI, and joint-examination method in the diagnosis of prostate malignant tumors were analyzed and compared, and the application value of the examination methods in the diagnosis of prostate malignant tumors was preliminarily evaluated. Result: There was a statistically significant difference (P < 0.05) between MRI and TRUS examinations compared to the combined examination method. As a single examination method, 105 cases were diagnosed as positive in MRI, with 12 false positive cases and 26 false negative cases. The diagnostic accuracy was 73.4%, sensitivity was 72.9%, specificity was 74.4%, and AUC was 0.74. As a single diagnostic method, 100 cases were predicted in TRUS, with 11 false positive patients and 32 false negative patients. The diagnostic accuracy was 69.9%, sensitivity was 68.8%, specificity was 76.6%, and AUC was 0.72. The joint-examination method confirmed the diagnosis of 117 cases, including 12 false positive patients and 14 false negative patients. The diagnostic accuracy was 81.8%, sensitivity was 85.4%, specificity was 74.4%, and AUC was 0.80. There was a significant difference in AUC values among MRI, TRUS, and joint-examination (P < 0.05). Conclusion: TRUS, mpMRI, and the joint-examination can all be used for the diagnosis of prostate malignant tumors. The combined examination comprehensively utilizes the advantages of both and can improve diagnostic accuracy.
1. 引言
前列腺恶性肿瘤(prostate cancer/Pca)的发病率位居全球男性恶性肿瘤的第二位,每年的新发病例月190余万,死亡人数超过80万 [1] 。前列腺恶性肿瘤对男性的泌尿生殖道健康产生影响,降低生活质量 [2] 。前列腺恶性肿瘤早期症状不明显,多数患者确诊时都伴随其他继发症状,临床医师对治疗方法的把控力受到限制 [3] 。因此前列腺恶性肿瘤的术前准确诊断对临床医师评估及设计治疗方式尤为重要。临床筛查前列腺癌的基本方法有四种,分别为:直肠内指检,血清PSA检测,TRUS检查,mpMRI检查。目前常用的影像检查方法包括经直肠超声(transrectal ultrasound/TRUS)、多参数磁共振成像(multiparametric magnetic resonance imaging/mpMRI)等。TRUS检查可以直接观察前列腺的形态、结构、回声、边界及血流信号,但可能会受到主观因素如肥胖、肠道气体等因素的干扰 [4] 。而mpMRI是首选影像学检查手段,其具有多成像水平高、无创、无辐射等优势,可以通过不同参数之间的差异性鉴别前列腺良恶性肿瘤,然而也具有容易前列腺增生和炎症的干扰、定位困难、设备昂贵不普遍等缺点 [5] 。本研究旨在探讨MRI、TRUS以及联合检查在诊断前列腺恶性肿瘤中的应用价值对比。
2. 资料与方法
2.1. 基本资料
选取2018年12月至2023年2月期间疑似病例,最终以行前列腺根治性切除术或者前列腺穿刺活检术病理结果确诊患者的病例资料190例,(PCa患者150例,nPCa患者40例),其中排除影像信息不全者22例,随访消失者19例,不符合入组标准6例,剩余143例患者(106例PCa,37例nPCa)纳入本研究。将术前行mpMRI及TRUS检查作为指定检查,所有患者均行mpMRI及TRUS检查。
排除标准:1) 患有其他恶性肿瘤或慢性疾病;2) 已有前列腺癌病史或手术史;3) 存在外器官扩散证据,例如影像资料或病理学资料;4) 在其他特殊治疗期间或服用特殊药物。满足一条标准即排除本研究。
2.2. 检查方法
MRI检查:患者检查前需禁食6~8小时,膀胱排空,平卧位于磁共振检查床,扫描盆腔内前列腺和精囊腺区域,扫描DWI,T1WI,T2WI等序列,将图像传送至工作站处理分析。
TRUS检查:患者提前清洁灌肠,排空肠道,留有小部分尿液,轻度充盈膀胱,左侧卧位并双腿屈曲,裸露出肛门,应用经直肠超声探头(3~10 Mz),通过探头全面扫查,观察前列腺形态、结构、回声、边界及血流信号等相关超声特征并记录。
2.3. 仪器设备及试剂
多参数磁共振成像:德国西门子公司prisma 3.0T;彩色多普勒超声诊断仪:美国GE公司Logiq E8或E9;经直肠超声采用IC5-9D腔内探头,频率为3~10 MHZ;美国GE公司:电化学发光免疫试剂盒:德国罗氏公司。
2.4. 相关定义
① 诊断准确率(%) = TRUS诊断(或mpMRI诊断)与病理诊断相一致人数/总人数 × 100%。
② 灵敏度(真阳性率)为实际患病且确诊为患病的概率,代表疾病检查能力,其数值越大灵敏度越高。灵敏度 = 真阳例数/(真阳例数 + 假阴例数) × 100%。
③ 特异性(真阴性率)为实际未患病且确诊为无病的概率,代表鉴别非疾病的能力较强,其数值越大特异性越高。特异性 = 真阴例数/(真阴例数 + 假阳例数) × 100%。
2.5. 统计学方法
经SPSS 26.0软件对数据进行处理,计数资料使用卡方检验;计量资料用均数±标准差(x ± s)表示,行方差分析,绘制ROC曲线对诊断效能进行评估,采用秩和检验比较曲线下面积(AUC),P < 0.05为统计学具有差异显著性。
3. 结果
患者共143例 (96例PCa,47例nPCa),所有患者均为男性,平均年龄60.5 ± 9.6岁,t-PSA平均值43.4 ± 77.3 ng/ml,前列腺体积平均值95.3 ± 37.6 cm3。
3.1. 典型病例影像特征
3.1.1. mpMRI检查典型特征
前列腺外周带的高信号内见片状低信号,DWI呈异常高信号,ADC呈低信号 [6] (如图1)。
① T2WI压脂像:前列腺的外周带为高信号,出现低信号灶,并且结构破坏或(并)包膜破坏;
② T2WI压脂像:前列腺的外周带为高信号,出现低信号灶,并且边界模糊,没有腺体结构;
③ T2WI压脂像:前列腺的中央带出现低信号灶,并且边界模糊;
④ DWI:相对T2区域,病灶呈稍高信号,ADC中呈低信号;
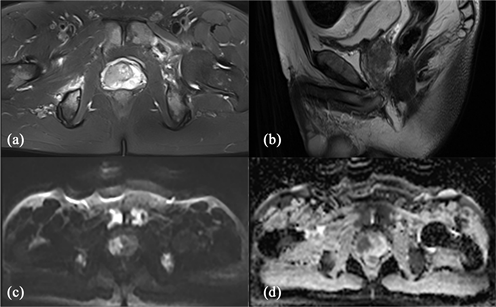 患者男,72岁,病理证实Pca,MRI可见前列腺增大,大小约48 mm × 31 mm × 43 mm (左右径 × 前后径 × 上下径),中央带略增大,部分向上凸入膀胱腔内,局部中央带、外周带分界不清。(a) 横轴位T2 FS前列腺右侧部见斑片状T2/fs低信号影。(b) 矢状位T2WI病灶呈低信号,边界不清。(c) DWI序列病灶呈高信号。(d) ADC病灶信号减低。
患者男,72岁,病理证实Pca,MRI可见前列腺增大,大小约48 mm × 31 mm × 43 mm (左右径 × 前后径 × 上下径),中央带略增大,部分向上凸入膀胱腔内,局部中央带、外周带分界不清。(a) 横轴位T2 FS前列腺右侧部见斑片状T2/fs低信号影。(b) 矢状位T2WI病灶呈低信号,边界不清。(c) DWI序列病灶呈高信号。(d) ADC病灶信号减低。
Figure 1. Magnetic resonance images of a case pathologically confirmed prostate cancer
图1. 前列腺恶性肿瘤磁共振典型病例图示
3.1.2. TRUS检查典型特征
病灶呈不均匀性低回声团块,形态不规则,边界欠清,CDFI:血流信号丰富 [7] (如图2)。
① 前列腺形态两侧不对称,外形增大;内部回声类型不一致,不均匀;包膜被破坏,呈现为不连续性;
② 病灶结节形态异常,边缘不规整,边界模糊;病灶结节为低回声,或高回声,或混合回声的实性占位;
③ 前列腺内局部彩色血流信号显示丰富,或者比周围组织血流信号显示丰富;
④ 侵犯膀胱,或精囊,或尿道,或输精管,或者盆腔;
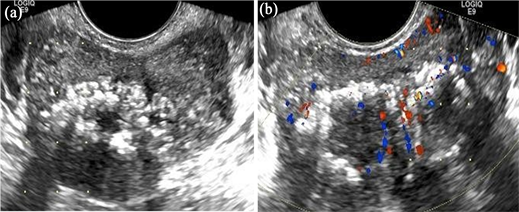 患者男,66岁,病理证实Pca。(a) TRUS检查可见前列腺体积增大,大小约50 mm × 42 mm × 48 mm (左右径 × 上下径 × 前后径),体积约52. 4 cm3,形态不规则,局部边界欠清,内回声减低,分布不均匀,内见多发点片状强回声。(b) CDFI可见腺体内局部血流信号稍增多。
患者男,66岁,病理证实Pca。(a) TRUS检查可见前列腺体积增大,大小约50 mm × 42 mm × 48 mm (左右径 × 上下径 × 前后径),体积约52. 4 cm3,形态不规则,局部边界欠清,内回声减低,分布不均匀,内见多发点片状强回声。(b) CDFI可见腺体内局部血流信号稍增多。
Figure 2. Ultrasound images of a case pathologically confirmed prostate cancer
图2. 前列腺恶性肿瘤超声典型病例图示
3.2. MRI检查诊断结果
MRI检查提示105例患者影像检查与病理结果相符,其中阳性70例,阴性35例。见表1。
3.3. TRUS检查诊断结果
TRUS检查提示100例患者影像检查与病理结果相符,其中阳性64例,阴性36例。见表2。

Table 2. Diagnosis results of TRUS examination
表2. TRUS检查诊断结果
3.4. 联合检查结果
联合检查提示117例患者影像检查与病理结果相符,其中阳82例,阴性35例。见表3。

Table 3. Joint inspection diagnostic results
表3. 联合检查诊断结果
3.5. 诊断效能汇总
MRI检查、TRUS检查分别与联合检查差异性比较(表4),显示不同影像检查方法与联合影像检查方法之间差异具有统计学意义。

Table 4. Comparison of differences between MRI, TRUS and joint examination
表4. MRI检查、TRUS检查分别与联合检查差异性比较
MRI检查、TRUS检查及联合检查诊断效能汇总(表5,图3),MRI检查对比TRUS检查显示出较好的灵敏度,特异度低于TRUS检查;联合检查较单一影像检查方法灵敏度大幅度提高,准确率亦显示出较高的优势,特异度不明显。

Table 5. Diagnostic efficacy of MRI, TRUS, and combined examinations
表5. MRI检查、TRUS检查及联合检查诊断效能
与联合检查比较,*P < 0.05。
4. 讨论
据统计,前列腺癌(Pca)是我国男性泌尿生殖系统癌症中高发的疾病 [8] 。Pca的潜伏时间较长,早期病情进展比较缓慢,进展到中晚期,会出现淋巴系统转移和骨转移 [9] ,并且容易累及周围临近组织、器官,因此对其进行早期准确诊断有重要意义。TRUS与mpMRI检查是早期筛查前列腺癌的两种主要影像检查方法,但由于两者设备不同,成像原理的差异,因此在诊断结果之间往往也存在差异。
TRUS具有无创、便捷以及价格低廉等优点,目前已成为鉴别前列腺肿瘤良恶性最广泛的方式之一
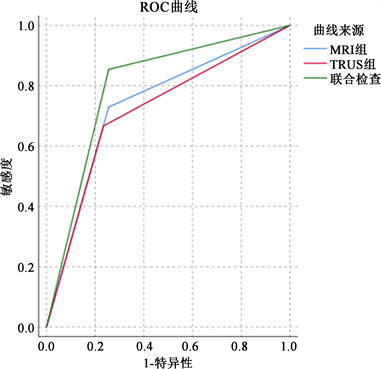
Figure 3. ROC curve of diagnostic efficacy for MRI, TRUS, and joint examinations
图3. MRI检查、TRUS检查及联合检诊断效能ROC曲线
[10] ,TRUS检查时紧贴直肠,从而能更大程度减小肥胖、肠气等因素对诊断结果的影响。TRUS检查与经腹壁超声检查相比较,虽然探头紧贴肠壁可以非常清晰显示的前列腺,当癌结节病灶继发改变出现液化坏死、出血、囊变时,当前列腺癌结节体积较大,甚至侵犯了前列腺的整个外周带或移行带时,当前列腺增生(Benign Prostatic Hyperplasia/BPH)继发改变,腺体腔内晶体物质的沉积或者腺管壁萎缩时,当前列腺慢性炎症反复多次发作,会引起前列腺内部回声分布异常,尤其是局部炎症形成团块时,当BPH继发前列腺局部静脉曲张,以致血流信号丰富时,增加了鉴别前列腺良恶性肿瘤的能力 [11] [12] 。由此可见,TRUS检查对于临床诊断存在一定的局限性。
mpMRI的多成像水平较高,具有多平面、可重复、无创以及无辐射等优势,可通过不同参数之间的差异性鉴别前列腺良恶性肿瘤,具有较好的特异性 [13] 。然而在T2WI信号中,增生的纤维组织,前列腺局部炎症,出血或者挫伤等情况表现在磁共振图像中的病变信号与前列腺癌极其相似,而且增生的结节在T2W1中表现出的参数与少数中央带的前列腺癌病灶也极其相似,因此会导致诊断错误 [14] [15] 。在DWI图像上,在BPH增生的不同时期,细胞受压程度,细胞体积变化,炎症细胞的浸润程度,结缔组织的增生时段,增生组织内水分子运动受限程度,会与前列腺癌的病变的图像特征有部分重叠,鉴别诊断比较困难 [5] 。在临床诊断时,磁共振检查结果会出现一定的误诊率。
因MRI及TRUS检查在前列腺恶性肿瘤中都有一定的影像学特征,因此均具有一定的诊断价值。我们发现MRI作为单独诊断方法时,准确率为73.4%,143例患者中有12例患者出现了假阳性结,26例患者出现了假阴性,而TRUS作为单独诊断方法时,准确率为69.9%,143例患者中有11患者出现了假阳性,32例出现假阴性,联合检查时,准确率提高为81.8%,143例患者中有12例患者出现了假阳性,14例患者出现了假阴性。我们可以看出MRI检查方法的灵敏度(72.9%)高于TRUS检查方法(68.8),这与王环震等人 [16] 的研究结果具有一致性,也就是说MRI对于实际前列腺恶性肿瘤确诊能力较高,这与MRI分辨率高、多参数序列(如T2加权成像、扩散加权成像DWI和动态对比增强成像DCE)、功能成像有较密切关系,MRI在前列腺癌的诊断、分期、治疗指导和疗效监测方面相比于TRUS检查具有明显的优势。然而我们研究中发现TRUS检查的特异性(76.6%)稍高于MRI检查(74.4%),虽数值量接近,但与MRI比较结果和李家山等人 [17] 的研究不一致,这暗示了TRUS有鉴别实际前列腺非恶性肿瘤的能力,提示TRUS也具备初步鉴别前列腺良恶性肿瘤的能力,且随着超声仪器的发展,前列腺的超声图像显示质量逐渐提高,我们对未来TRUS前列腺病变阴性预测结果保持了乐观态度,此研究结果也可为我们未来研究做一部分参考。联合检查相较于MRI、TRUS单一检查表现出了较好的结果,准确率及灵敏度大幅度提高,提示了MRI和TRUS具有互补性,MRI提供高分辨率的软组织对比,能够清晰显示前列腺及其周围组织的解剖结构和病变。而TRUS则能够提供前列腺的实时动态图像,对于前列腺内部结构的定位和穿刺导航具有重要作用。两种技术联合使用可以相互补充,提供更全面的诊断信息,减少了漏诊率。然而联合检查的特异性并没有提升,这可能与1) 样本量较少,分析结果偏倚;2) 联合检查需要综合利用TRUS的优势和MRI的优势,而TRUS的局限性使得TRUS阴性预测率更高的原因有关系,我们在未来将会继续追踪扩大样本量以提高统计的可信度。
因此,TRUS、mpMRI及二者联合检查都可用于前列腺恶性肿瘤的诊断,联合检查则综合利用了两者的优势,可提高诊断准确性。联合检查比单一检查方法更能发现实际患病的患者,同时也能避免将无病者误诊为有病者,这体现了其较高的鉴别能力。联合检查的缺点在于需要额外时间和资源进行两次检查,且结果可能受个体差异影响,如不同医生的操作水平等。但总体来说,联合检查在前列腺恶性肿瘤诊断中的应用价值还是值得肯定的。未来可以进一步探讨如何优化联合检查的流程和方法,使之更加简便、高效,以提高其临床应用前景。
综上所述,TRUS、mpMRI及二者联合检查在前列腺恶性肿瘤诊断中各有应用价值,应根据具体情况选择合适的检查方法,并结合临床表现进行综合分析,以提高诊断准确性。
NOTES
*第一作者。
#通讯作者。