1. 引言
听神经瘤发病率约占颅内肿瘤的8%,占桥小脑角区肿瘤的80%,主要发病年龄在30~50岁,属于良性肿瘤,生长缓慢,病程较长 [1] 。随着显微技术及神经外科医师手术技术的发展,全切除听神经瘤已经不成问题,而如何保护面神经的解剖与功能已经得到了更多关注 [2] 。近年来伴随着电生理监测应用的发展,为解决全切肿瘤的同时保护面神经解剖功能提供有效的帮助,并且为判断面神经术后远期功能恢复提供了有价值的技术支持 [3] 。本文对2020年9月至2022年1月于我院在电生理监测下行听神经瘤切除术的患者进行回顾性病例研究,探讨电生理监测下听神经瘤显微外科切除中的面神经保护的应用价值。
2. 对象与方法
1) 一般资料:本组病例26例,男15例,女11例,年龄32~71岁。平均年龄:55.2岁。
2) 临床表现:听力下降14例,听力完全丧失6例,面部麻木8例,头痛头晕13例,轻偏瘫2例,吞咽痛1例,无症状患者1例。
3) 术前检查:术前均行磁共振平扫+增强(图1)及CT检查,并请耳鼻喉科进行听力评估,除一例无症状患者听力无下降,其余患者均有不同程度的听力下降或丧失。其中左侧11例,右侧15例。幕上脑积水5例,内听道扩大23例,推挤压迫脑干10例;肿瘤性质:实性5例,囊性1例,囊实性20例;肿瘤大小:肿瘤直径最小1.6 cm,最大直径5.4 cm。
4) 神经电生理监测方法:所有患者均在静吸复合麻醉下行手术治疗。肌电图记录电极分别置于颏肌、口轮匝肌、眼轮匝肌,接地电极置于额部中央,并使用绝缘胶布固定。面神经刺激电极参数:所有刺激电流大小在0.1~0.2 mA范围,频率0.2 ms,滤波范围20~3000 Hz。
5) 手术治疗:所有患者均采用乙状窦后入路,肿瘤切除情况:肿瘤全切除26例,全切率100%,无次全切病例及死亡病例,术后均好转出院。其中肿瘤推挤面神经,囊壁与面神经粘连紧密,术中试图分离过程中出现明显EMG异常3例;肿瘤包裹听神经,术中予以听神经离断7例;肿瘤囊壁与脑干粘连紧密7例,其中1例小脑组织肿胀明显,予以部分脑组织切除;肿瘤压迫三叉神经3例;术中面神经解剖全部保留(100%,图2~图4)。
6) 术后并发症:其中5例术后反复发热,脑脊液培养未见细菌,考虑无菌性脑脊液炎症,抗感染治疗后治愈;2例老年患者肺部感染较重行气管切开;1例皮下积液,给予加压包扎后好转;1例下肢深静脉血栓形成,血管内科会诊后行抗凝治疗后血栓消失;无远隔硬膜外血肿及脑脊液漏病例。
7) 面神经功能评估方法:所有病例均在术后2周及3~6月内按照H-B (House-Brackman)分级评估面神经功能 [4] :I级:面部各部位功能均正常;II级:轻度面瘫,静息时面部对称伸舌居中,前额功能正常或良好,轻微嘴角不对称,不费力可完全闭眼;III级:中度面瘫,面部可有轻微不对称或存在静息时面肌痉挛,无损面容,前额功能轻度或中度功能,用力时口部不对称,用力可完全闭合眼睑;IV级:中重度面瘫,静息时面部明显不对称,有损外貌,不能皱眉,口部运动不对称,不能完全闭眼;V级:重度面瘫,几乎没有面部肌肉运动,仅存在轻微嘴角运动。VI级:完全瘫痪,面部无运动。

Figure 1. Preoperative T1-enhanced MRI scan
图1. 术前磁共振T1增强扫描

Figure 2. The exposed tumor during the operation
图2. 术中显露肿瘤
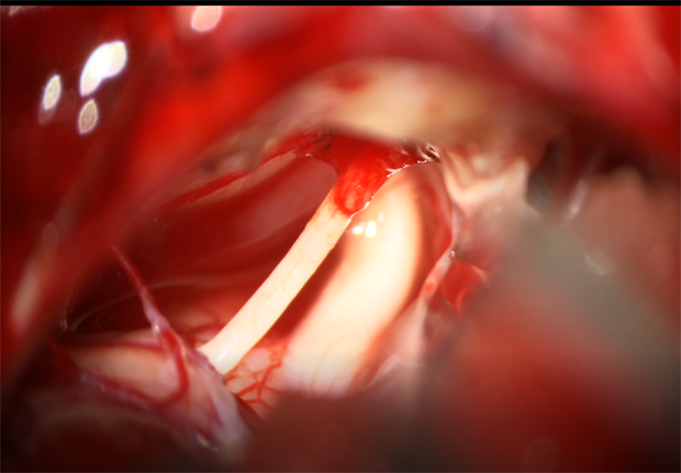
Figure 3. The completely resected tumor, and the well preserved anatomy of the facial nerve and acoustic nerve
图3. 肿瘤完全切除,面听神经解剖保留完好
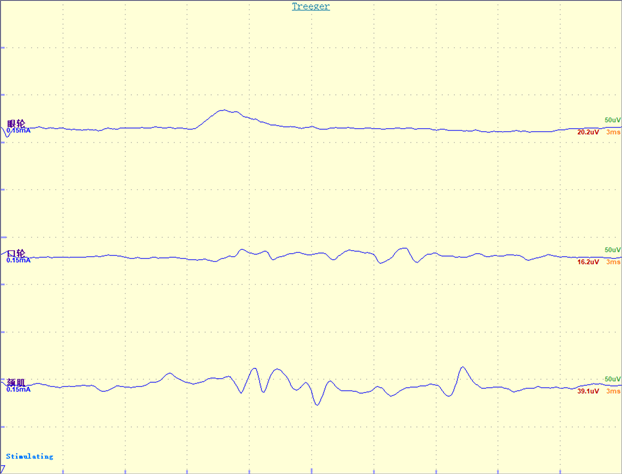
Figure 4. Example graph of intraoperative electrophysiological monitoring
图4. 术中电生理监测例图

Figure 5. Postoperative T1-enhanced MRI scan
图5. 术后磁共振T1增强扫描
3. 结果
所有患者术后3天内复查磁共振平扫+增强评估手术效果(图5),分别在术后1~3天,2周,及3~6月评估面神经功能(表1)。术后2 w由于面神经水肿高峰期,部分患者出现轻微面瘫,术后3~6个月后再次评估所有患者面神经功能均较前有所恢复。

Table 1. Facial nerve function after operation
表1. 术后面神经功能分级
4. 讨论
听神经瘤为颅内常见的良性肿瘤。一般病程时间较长,肿瘤全切后复发概率仅仅为2.4%~3% [5] ,因此手术切除仍是治疗听神经瘤的首选方式。在追求肿瘤全切的过程中仍存在较高的损伤神经的风险,甚至导致患者术后症状无明显改善或听力较前进一步下降,或导致面瘫然形成严重影响患者生活质量。
面神经的解剖保留是其功能保留的基础和前提 [6] 。面神经对机械牵拉非常敏感,因此在切除肿瘤过程中,由于肿瘤完全包裹面神经或术中渗血等情况导致手术视野较差,难免可能会对面神经造成机械牵拉和损伤,并且听神经与面神经关系密切,面神经大多数位于肿瘤腹侧 [7] (正侧31%、前上48%、前下21%、背侧0%),听神经瘤包裹或推挤面神经,会导致面神经原有的解剖位置发生改变,进一步加深对面神经辨认的困难程度。因此电生理监测技术下术者可以借助利用神经刺激器更加准确的定位面神经,减少对面神经的机械牵拉和误伤,从而更好的保留完整的面神经解剖结构及功能,降低面瘫的风险。
在术中电生理监测下听神经瘤切除中面神经的保护有如下体会:1) 首先,术者的显微外科技术是完成肿瘤切除的根基。2) 对于与脑干粘连紧密的较大肿瘤,或需要保留良好面神经功能的患者,可能次全切是首选方案。3) 在进行瘤内减压时,可提前刺激瘤体表面包膜,监测有无面神经异常信号,确保表面无面神经的情况下行瘤内分块切除,最后剥离肿瘤包膜。4) 与神经、脑干或血管粘连紧密的肿瘤,尽量采用锐性分离,不能一味追求全切,可保留一层囊壁包膜。5) 对于较大肿瘤(直径 > 3 cm),确认面神经位置后,行瘤内减压,充分游离暴露周围肿瘤与脑干、小脑及周围血管、神经的关系,仔细游离肿瘤包膜,释放足够空间后最后切除内听道肿瘤,或采取“两端汇聚法”,优先暴露脑干端及内听道面神经,顺着面神经走行切除肿瘤,可以降低损失神经的风险;而对于较小肿瘤(直径 < 3 cm),因其与神经粘连较少,可选择优先切除内听道内肿瘤,提前看到面神经走行。6) 肿瘤较大术前合并有幕上脑积水的患者,可以术前脑室外引流释放脑脊液,充分暴露肿瘤,减少手术过程中的干扰。7) 内听道肿瘤切除后,脑膜补片或取部分自体脂肪或筋膜填塞,可以有效减少脑脊液耳漏可能。8) 切除肿瘤后常规刺激面神经的脑干端,即时评估保留的面神经功能。9) 根据术前影像学判断面神经位置并不可靠,仍需要术中反复谨慎的进行神经刺激定位;10) 采用多学科联合诊治,能够更加准确的明确患者听力水平,从而根据患者情况量身定制手术方案。
本组病例全部26例,肿瘤全切率达到了100%,其中面神经解剖结构保留率达100%,面神经良好功能存留率达88.4%,略低于胡 [8] 等报道的91.3%的面神经保留率,究其原因可能是本文样本量过少,且由于手术者的技术及肿瘤大小原因,其中面神经的解剖及功能保留率也存在差异 [9] 。同时也有相关对照研究表明 [10] 电生理监测组在面神经分级表现中明显高于未监测组,但术后听力状况及术后并发症两组表现无明显差异。因此电生理监测在听神经瘤的切除中对面神经的保护有着明显的优势,并且对术后面神经功能恢复起到至关重要的作用,明显改善了患者的术后生活质量。而且随着电生理监测技术的发展,术前电生理检查在预测面神经长期功能及远期预后中发挥着重要作用,其中瞬目反射(Blink Reflex, BR)可能是术前唯一能预测面神经预后的电生理参数,随访1年BR异常的患者,约55%术后出现面神经功能不良,BR正常的患者仅仅约12% [11] 。未来将电生理监测同时应用于术前及术中,为每一位患者量身定制治疗方案,值得每一位神经外科医生去推广及使用。
NOTES
*通讯作者。